Die klinische Einschätzung des Herz-Kreislauf-Systems ist ein essentieller Bestandteil einer gründlichen körperlichen Untersuchung. Die Beurteilung konzentriert sich auf Inspektion, Palpation und Auskultation des Herzens, beinhaltet aber auch eine Bewertung des arteriellen Gefäßystems – insbesondere der Pulse – im gesamten Körper. Eine Reihe von Herz-Kreislauf-Erkrankungen kann durch eine körperliche Untersuchung diagnostiziert werden, einschließlich Herzklappenerkrankungen (Vitien), periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit (paVK) (pAVK) und Herzrhythmusstörungen (Arrhythmien).
Kostenloser
Download
Lernleitfaden
Medizin ➜
Die Inspektion ist der erste Teil der Untersuchung des Herz-Kreislauf-Systems. Entsprechende positive und negative Befunde sollen notiert werden. Herz-Kreislauf-Erkrankungen können durch eine gründliche Untersuchung des gesamten Körpers erkannt werden.
Halsvenenstauung:
Untersuchung des Jugularvenendrucks (JVD):

Beurteilung der Jugularvenendrucks (JVD) in Rückenlage
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0Die kardiovaskuläre Untersuchung umfasst die Palpation der Pulse und der präkordialen Brustwand Brustwand Brustwand.
Untersuchung von Frequenz, Rhythmus, Stärke und Charakter der Pulse und Vergleich mit kontralateralen Pulsen.

Palpation des Herzspitzenstoßes: Handballen über dem Sternum mit Fingerspitzen unterhalb der linken Brustwarze
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0Die Auskultation wird am besten auf der bloßen Haut Haut Haut: Aufbau und Funktion durchgeführt. Auch hier sollten während des Untersuchungsmanöver die individuellen Grenzen körperlicher Intimität der zu untersuchenden Person respektiert werden.
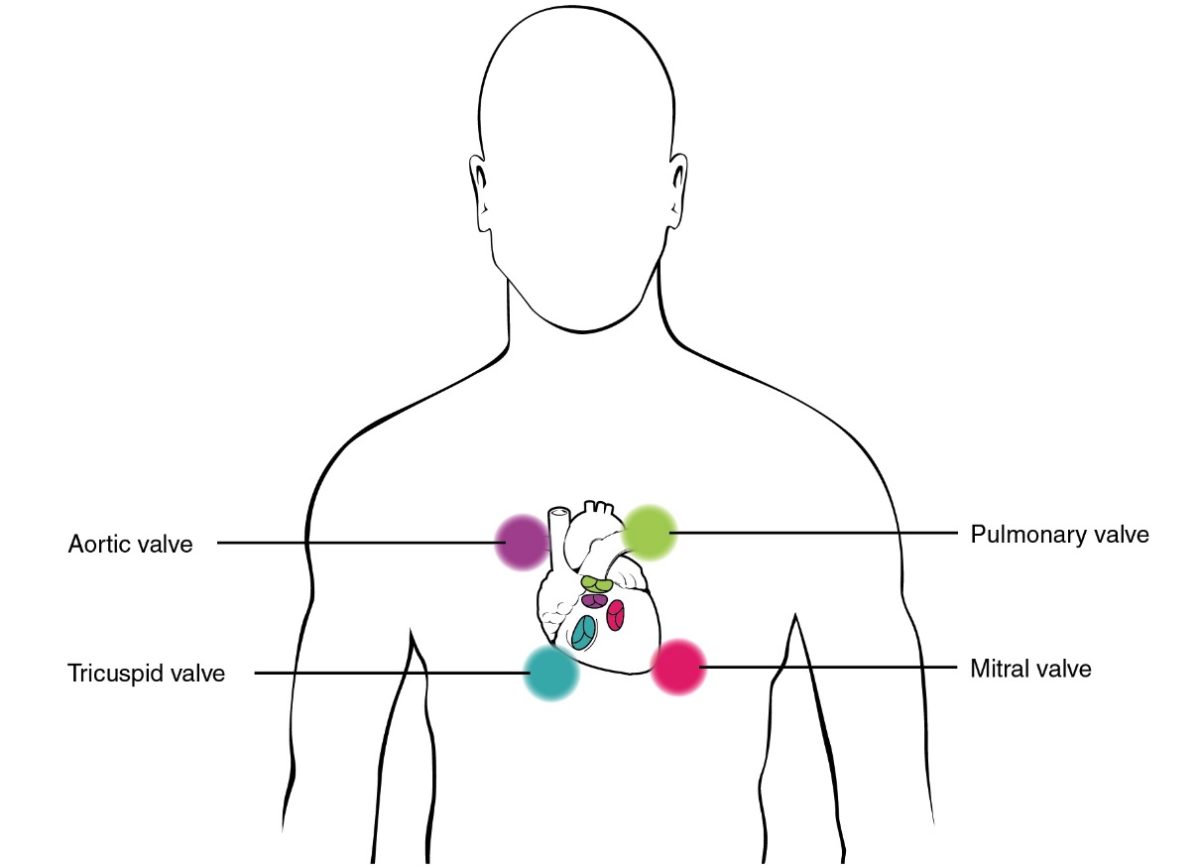
Auskultationspunkte
Bild : “Proper placement of the bell of the stethoscope facilitates auscultation” von PhilSchatz. Lizenz: CC BY 4.0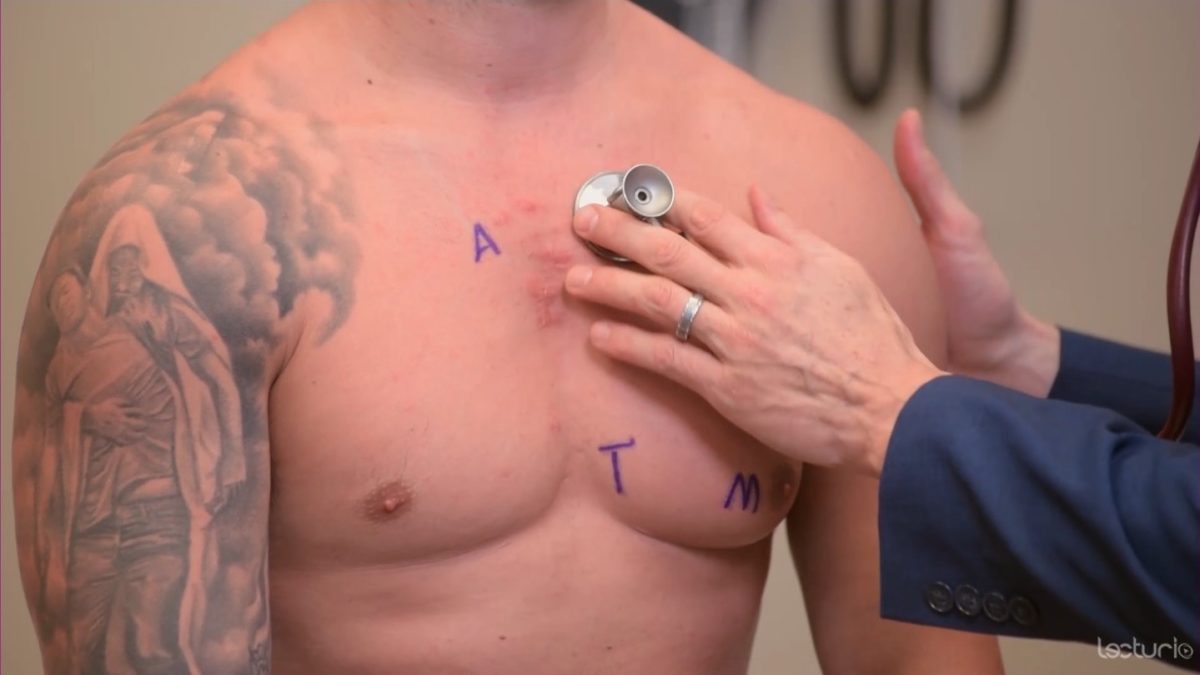
Auskultation mithilfe der Membran
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0| Knöchel-Arm-Index | Bedeutung |
|---|---|
| > 1,4 | Gefäßverhärtung |
| 1,0–1,4 | Normal |
| 0,9–1,0 | Akzeptabel |
| 0,8–0,9 | Leichte periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit (paVK) |
| 0,5–0,8 | Moderate periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit (paVK) |
| <0,5 | Schwere periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit (paVK) |
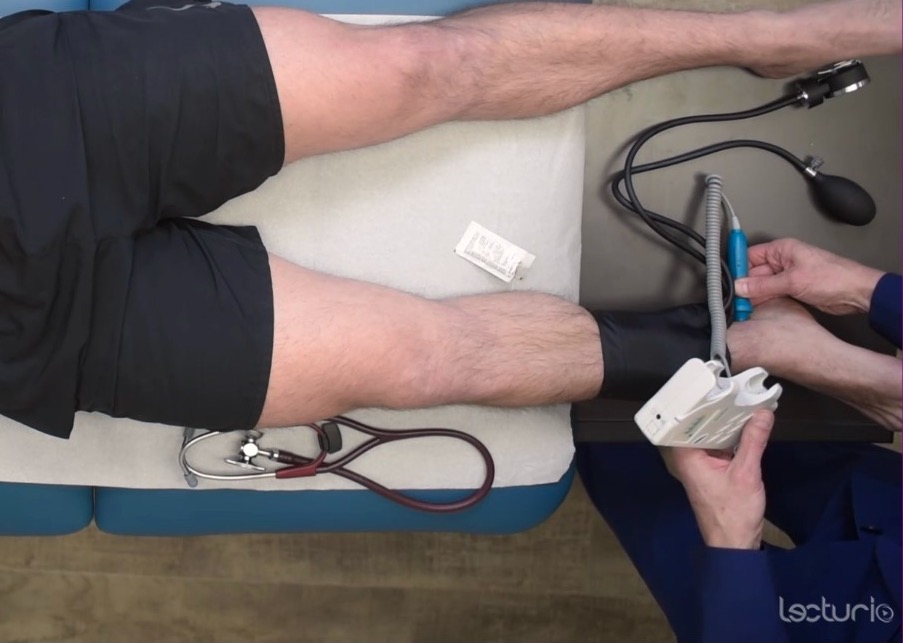
Messung des systolischen Blutdrucks am Knöchel zur Berechnung des Knöchel-Arm-Index (ABI)
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0