Neuropathie ist eine Nervenpathologie mit sensiblen, motorischen oder vegetativen Beeinträchtigungen als Folge einer Dysfunktion des betroffenen Nervs. Die peripheren Nerven (außerhalb des Gehirns und des Rückenmarks) werden von mehreren Plexus abgeleitet, wobei die Plexus brachialis Brachialis Arm und lumbosacralis die Hauptinnervation der Extremitäten liefern. Mononeuropathie (betrifft einen einzelnen Nerv) und Plexopathie (betrifft den Plexus) können durch Traumata, Kompression und systemische Erkrankungen hervorgerufen werden. Das klinische Erscheinungsbild variiert je nach Lokalisation, Art der betroffenen Nerven und Schadensursache. Die Diagnose erfordert eine gründliche körperliche Untersuchung, und diagnostische Tests umfassen Labortests, Bildgebung und Elektroneurographie sowie Elektromyographie. Die Behandlung hängt von der Ätiologie ab, konzentriert sich jedoch auf Physiotherapie, unterstützende Maßnahmen und Behandlung der zugrunde liegenden Ursachen.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Neuropathie beschreibt eine Nervenpathologie mit Beeinträchtigung der sensiblen, motorischen oder vegetativen nervalen Funktionen.
Es gibt zahlreiche Ursachen für Mononeuropathien (akut oder chronisch)
Neuropathien in den oberen Extremitäten können den Plexus brachialis Brachialis Arm betreffen (dadurch brachiale Plexopathie) oder einzelne Nerven mit Ursprung im Plexus brachialis Brachialis Arm.

Bild des Plexus brachialis und seiner Äste
Bild von Lecturio.
Schema des Plexus brachialis und der Rami plexi brachialis
Bild von Lecturio.
Sensible Innervation der oberen Extremität
Bild von Lecturio.
Typische Haltung bei Erblähmung
Bild : „Erb palsy-Physical exam” von S. Bhimji, MD. Lizenz: CC BY 4.0
N. medianus, der die verschiedenen Schichten des vorderen Unterarms durchquert, mit den Muskeln, die er innerviert.
Bild von BioDigital , bearbeitet von Lecturio.
Sensible Innervation der Hand:
Linkes Bild in volarer Ansicht und rechtes Bild in dorsaler Ansicht.

Affenhanddeformität
Bild : „Ape Hand Deformity“ von Emily Barrett. Lizenz: CC BY 3.0
Schwurhand
Bild : „Benediction Hand“ von Katherine Humphries. Lizenz: CC BY 4.0| Krallhand | Schwurhand | |
|---|---|---|
| Nerv | N. ulnaris (Handgelenkbereich) | N. medianus ( Handgelenk Handgelenk Handgelenk/Ellenbogen) |
| Klinik | Krallen bei Aufforderung der Fingerextension | Schwurhand bei Aufforderung zum Faustschluss (Fingerextension möglich) |
| Betroffene Finger | 4. und 5. Finger an den MCP-Gelenken überstreckt und an den IP-Gelenken gebeugt | 2. und 3. Finger |
| Mechanismus |
|
Verlust der motorischen Funktion des 2. und 3. Fingers |

Nervus ulnaris mit Verlauf medial am Unterarm
Bild von BioDigital , herausgegeben von Lecturio.
Ulnare Krallhand:
Die Metacarpophalangealgelenke des 4. und 5. Fingers werden gestreckt und die Interphalangealgelenke derselben Finger werden gebeugt.

N. radialis und sein Verlauf am Unterarm mit Innervation der zugehörigen Muskeln (hauptsächlich hinteres Kompartiment)
Bild von BioDigital , bearbeitet von Lecturio.
Fallhand (Radialislähmung)
Bild : „Right wrist, finger, and thumb drop (red arrow)“ von Hassan Kesserwani. Lizenz: CC BY 4.0
Lähmung des N. accessorius:
Frontalansicht (links) zeigt die Asymmetrie des rechten Halses und die ipsilaterale Schulterdepression. Dorsalansicht (rechts) zeigt, dass die mediale Wand des rechten Schulterblatts (rote Linie) nach lateral verschoben ist, was an ihrem größeren Abstand von der Körpermittellinie (schwarze Linie) zu erkennen ist. Pfeil zeigt auf die hängende Schulter.

Lähmung des N. accessorius:
Scapula alata bei verschiedenen Armabduktionswinkeln

N. phrenicus auf beiden Seiten:
Versorgung des Zwerchfells

Verletzung des Nervus phrenicus:
Auf dem Röntgenthorax ist ein erhöhtes linkes Hemidiaphragma zu erkennen.

Plexus lumbosacralis: Innervation der vorderen Bauchwand erfolgt durch die Rami anteriores der Nn. subcostales und lumbales.
Bild von Lecturio.
Innervation der unteren Gliedmaßen
Bild von Lecturio.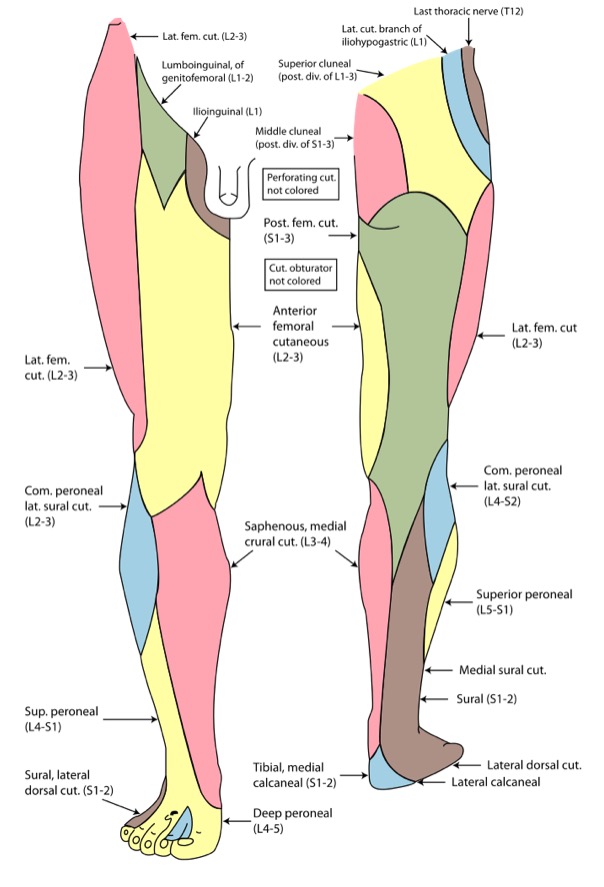
Kutane Innervation der unteren Extremität
Bild : „Gray826and831“ von Henry Vandyke Carter. Lizenz: Public Domain
Schematische Darstellung des Verlaufs und der Hauptäste des Plexus lumbosacralis
Bild von BioDigital , bearbeitet von Lecturio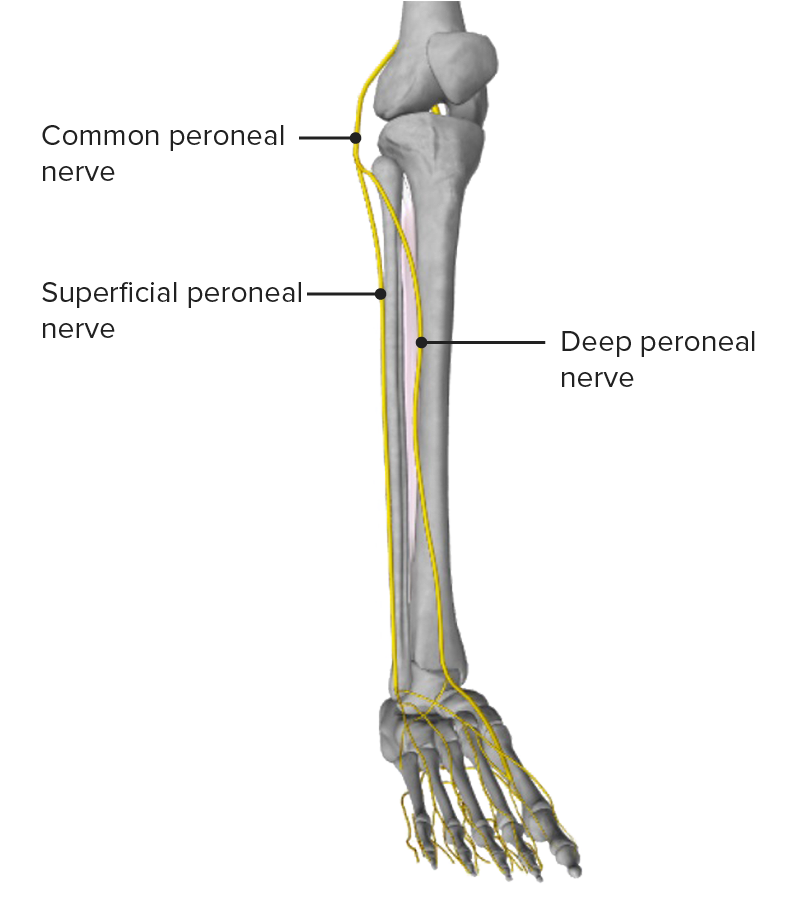
Vorderansicht des Beins mit Darstellung des N. peroneus communis und seiner Hauptäste
Bild von BioDigital , bearbeitet von Lecturio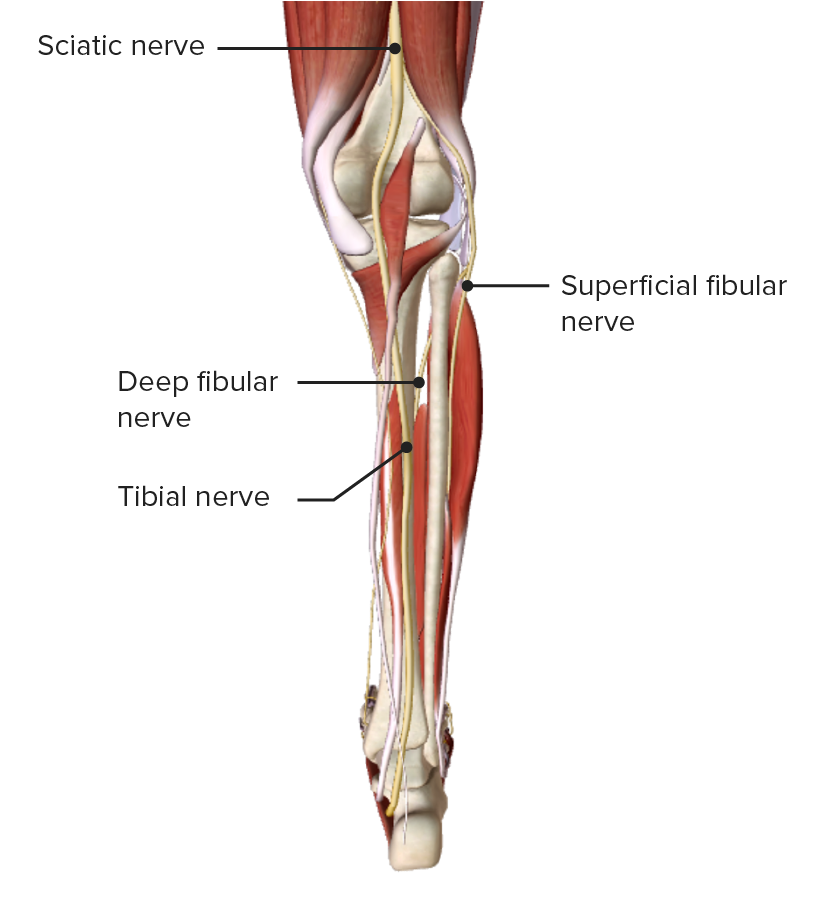
Posteriore Ansicht des Beins mit Darstellung des N. tibialis mit Verlauf durch die Fossa poplitea
Bild von BioDigital , bearbeitet von Lecturio
Karpaltunnelschiene:
Eine Handgelenkschiene mit häufiger Anwendung bei Personen mit Karpaltunnelsyndrom