Als akutes rheumatisches Fieber Fieber Fieber (ARF) bezeichnet man einen entzündlichen Autoimmunprozess, der normalerweise Folge einer Streptokokken Streptokokken Streptococcus-Pharyngitis ist. Die Erkrankung tritt in der Regel 2–4 Wochen nach einer unbehandelten Infektion auf und betrifft Herz, Haut Haut Haut: Aufbau und Funktion, Gelenke und das Nervensystem Nervensystem Nervensystem: Aufbau, Funktion und Erkrankungen. Häufige Symptome sind Fieber Fieber Fieber, Arthritis der großen Gelenke und Pankarditis, sowie manchmal ein Hautausschlag Hautausschlag Generalisierte und lokalisierte Exantheme und neurologischen Manifestationen. Die Diagnose wird klinisch nach den Jones-Kriterien gestellt und durch serologische Tests bestätigt. Die Prävention von ARF ist die wichtigste Behandlungsstrategie und basiert auf einer rechtzeitigen antibiotischen Behandlung der Primärinfektion sowie einer antibiotischen Prophylaxe rezidivierender Episoden. Die Therapie akuter Episoden ist weitgehend supportiv und umfasst entzündungshemmende Medikamente. Die schwerwiegendste Komplikation von ARF ist die Entwicklung einer rheumatischen Herzerkrankung, die sich am häufigsten als Mitralklappenstenose manifestiert.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Akutes rheumatisches Fieber Fieber Fieber (ARF) ist eine Autoimmunerkrankung, die sich als Komplikation einer Streptokokkeninfektion entwickelt.
Die Pathogenese ist nicht vollständig verstanden.
Eine genetische Veranlagung ist wahrscheinlich, da rheumatisches Fieber Fieber Fieber in der Regel familiär gehäuft auftritt.
Der wichtigste implizierte Mechanismus ist die molekulare Mimikry:
Akute Phase
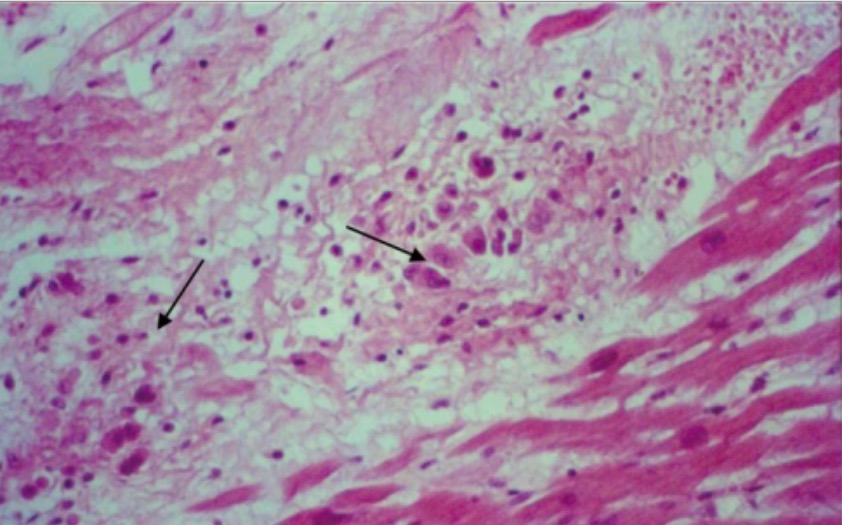
Aschoff-Knötchen (Pfeile) im Papillarmuskel der Mitralklappe
Bild : “Histopathological findings” von Valvular Heart Disease Department, Heart Institute (InCor), University of São Paulo Medical School, São Paulo, Brazil. Lizenz: CC BY 4.0Chronische Phase
Um sich wichtigsten klinischen Manifestationen bei akutem rheumatischem Fieber zu merken, hilft die Eselsbrücke „SPECK“

Typische Symptome bei rheumatischem Fieber
Bild von Lecturio
Bei Verdacht auf eine Streptokokken-Pharyngitis muss ein Rachenabstrich durchgeführt werden.
Bild : “10190” von CDC/ Dr. M. Moody. Lizenz: Public Domain
Röntgen-Thorax zeigt eine ausgeprägte Kardiomegalie in Verbindung mit einer rheumatischen Mitralklappenstenose
Bild : “Chest radiography” vom Institut de Cardiologie d’Abidjan, BP V 206 Abidjan, Cote d’Ivoire ; Thorax and Vessels Department, Université de Cocody, 01 BP 166 Abidjan, Cote d’Ivoire. Lizenz: CC BY 3.0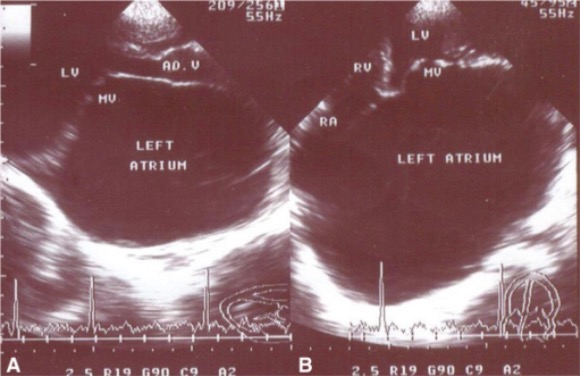
Echokardiografie in parasternaler Längsachse (A) und 4-Kammer-Blick (B) bei einem 13-jährigen Mädchen mit schwerer Mitralstenose und leichter Regurgitation. Es zeigt sich ein riesiger linker Vorhof.
MV: Mitralklappe
LV: linker Ventrikel
RV: rechter Ventrikel
RA: rechter Vorhof
Ziele:
Eradikation der Streptokokken Streptokokken Streptococcus Infektion:
Arthritis:
Schwere Karditis:
Chorea minor ist normalerweise selbstlimitierend und erfordert keine spezielle Behandlung.
| Präsentation des rheumatischen Fiebers | Dauer der Prophylaxe |
|---|---|
| Rheumatisches Fieber Fieber Fieber mit Karditis und residualer Herzerkrankung (persistierende Herzklappenerkrankung) | 10 Jahre oder bis zum Alter von 40 Jahren (je nachdem, welcher Zeitraum länger ist); Lebenslange Prophylaxe kann erforderlich sein |
| Rheumatisches Fieber Fieber Fieber mit Karditis, aber ohne residuale Herzerkrankung (keine Herzklappenerkrankung) | 10 Jahre oder bis 21 Jahre (je nachdem, was länger ist) |
| Rheumatisches Fieber Fieber Fieber ohne Karditis | 5 Jahre oder bis 21 Jahre (je nachdem, was länger ist) |