Der Ösophagus, auch Speiseröhre genannt, ist ein rund 25 Zentimeter langes muskuläres, schlauchförmiges Organ, das den Rachen mit dem Magen Magen Magen verbindet. Der Ösophagus erstreckt sich ungefähr vom 6. Halswirbel Halswirbel Wirbelsäule bis zum 11. Brustwirbel Brustwirbel Wirbelsäule und lässt sich grob in 3 Teile unterteilen: die Pars cervicalis (Halsteil), Pars thoracica (Brustteil) und Pars abdominalis (Bauchteil). Die Wand des Ösophagus ist aus vier Schichten aufgebaut: Tunica mucosa (Schleimhaut, mit Plattenepithel ausgekleidet), Tela submucosa (Submukosa), eine dickere Tunica muscularis (Muskelschicht) und die äußere, bindegewebige Tunica adventia bzw. Tunica serosa. Am oberen und unteren Ende der Speiseröhre befindet sich je ein Schließmuskel, der die Kontrolle der Nahrungspassage in den Magen Magen Magen ermöglicht.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Embryologische Entwicklung des Ösophagus:

Embryonale Entwicklung des Darmrohres
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0
Lage des Ösophagus
Bild von Lecturio.
Querschnitt des Halses, der die Lagebeziehung zwischen Schilddrüse, Trachea, Ösophagus und Vagina carotica zeigt
Bild von Lecturio.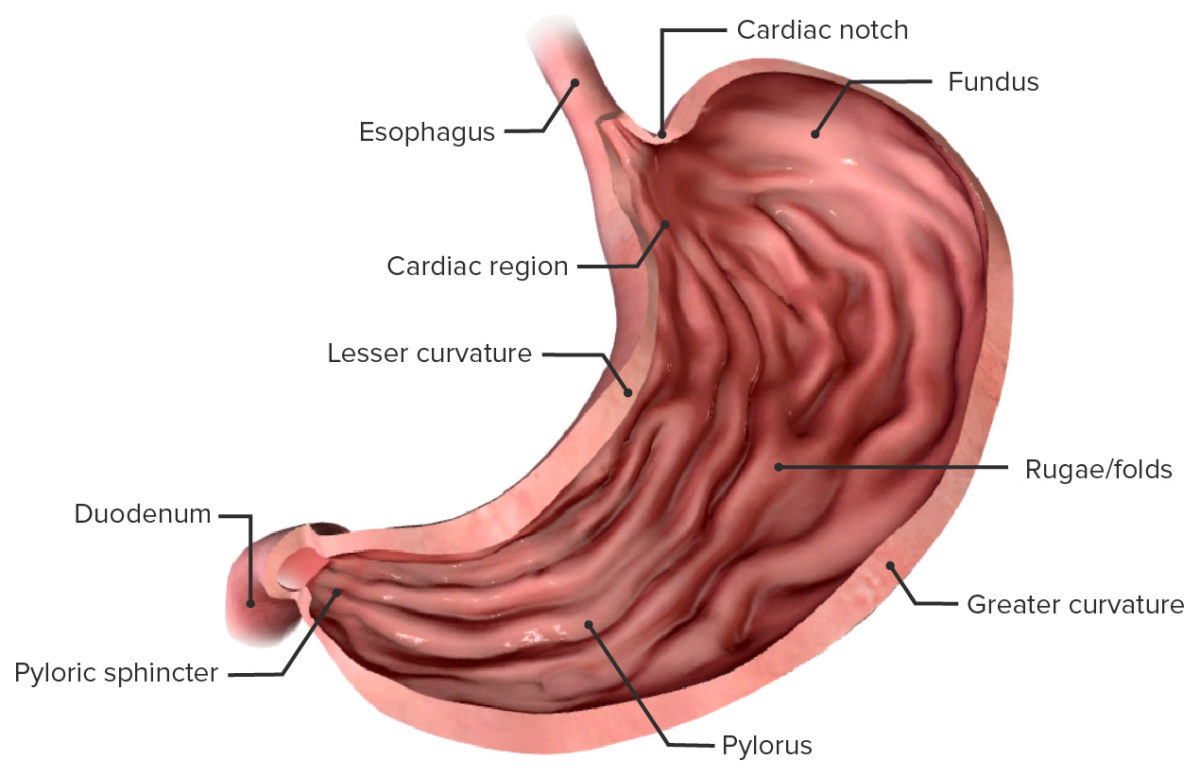
Anatomie des Magens und ihre Beziehung zum Pars abdominalis des Ösophagus
Bild von BioDigital , bearbeitet von LecturioEs gibt drei physiologische Engstellen des Ösophagus.
Die Wand des Ösophagus besteht aus vier unterschiedlichen Schichten:
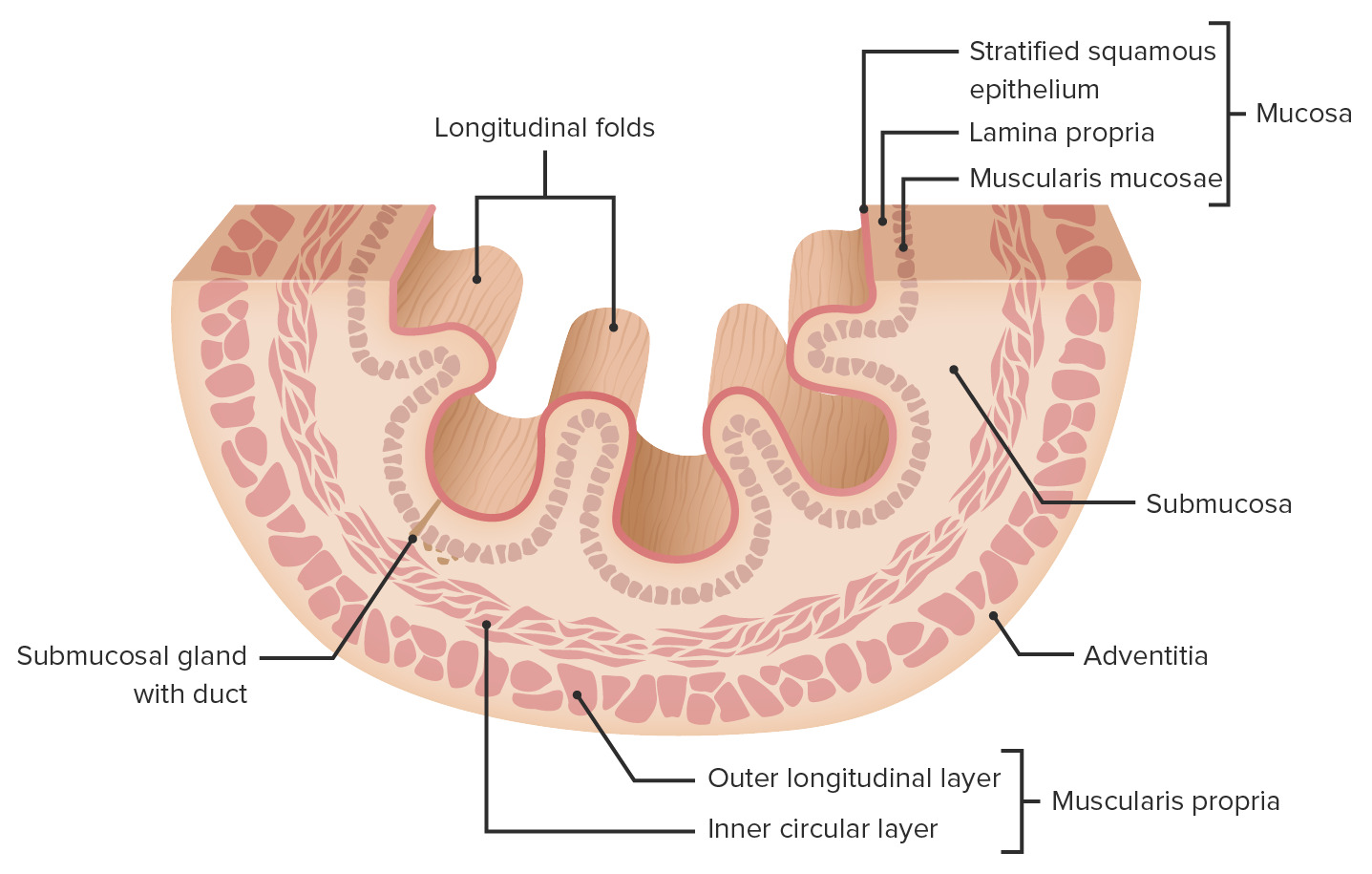
Schichtaufbau der Ösophaguswand
Bild von Lecturio.Setzt sich aus drei Schichten zusammen:

Histologischer Schnitt durch den gastroösophagealen Übergang:
Rechts von der schwarzen Linie sehen Sie das mehrschichtige Plattenepithel des Ösophagus, links ist das einschichtige Zylinderepithel des Magens dargestellt.
Die bindegewebige Submukosa befindet sich zwischen der Schleimhaut und der Muskelschicht. Sie enthält:

Querschnittsbild der Speiseröhre mit geringer Vergrößerung (H&E-Färbung)
Bild von Geoffrey Meyer, PhD
Die Abbildung zeigt einige der Arterien, die für die arterielle Versorgung des Ösophagus verantwortlich sind.
Bild: „Thoracic Abdominal Arteries“ von OpenStax College. Lizenz: CC BY 3.0Die Hauptfunktion des Ösophagus besteht darin, die teilweise verdaute Nahrung vom Rachen in den Magen Magen Magen zu transportieren: