Die Atherosklerose ist eine häufige Erkrankung, bei der Lipidablagerungen einen Plaque in den Blutgefäßwänden bilden und somit Arterien Arterien Arterien verschließen. Sie ist nicht heilbar. Dennoch gibt es klar definierte Risikofaktoren, die oft durch eine Änderung des Lebensstils und des Verhaltens der Betroffenen reduziert werden können. Die Atherosklerose präsentiert sich als Gefäßstenose und als Ursache thromboembolischer Erkrankungen. Die Symptomatik hängt von den betroffenen Gefäßen ab und umfasst vor allem die koronare Herzkrankheit, Karotisbeteiligungen und die periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit Periphere arterielle Verschlusskrankheit (paVK) (pAVK). Atherosklerose ist die häufigste Primärerkrankung des arteriellen Gefäßsystems und verantwortlich für die koronare Herzkrankheit, die weltweit häufigste Todesursache.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Die Atherosklerose ist eine häufige Erkrankung, bei der Lipidablagerungen einen Plaque in den Blutgefäßwänden bilden und somit Arterien Arterien Arterien verschließen.

Pathogenese der Atherosklerose:
1) Aktivierung von Endothelzellen durch oxidierte LDLs
2) Expression von Leukozytenadhäsionsmolekülen und daraus resultierende Monozytenadhäsion
3) Transmigration von Monozyten in die Intima
4) Differenzierung der Monozyten in Makrophagen
5) Plaquebildung durch Zusammenschluss von T Lymphozyten und Makrophagen
6) Bildung von lipidreichen Schaumzellen
7) Migration und Proliferation der glatten Gefäßmuskelzellen
8) Akkumulation von glatten Muskelzellen in den Plaque, die eine fibroproliferative Läsion bilden
9, 10) Absterben der Schaumzellen und Bildung eines nekrotischen Kerns
VCAM-1: Vascular cell adhesion protein 1
M-CSF: Macrophage colony-stimulating factor
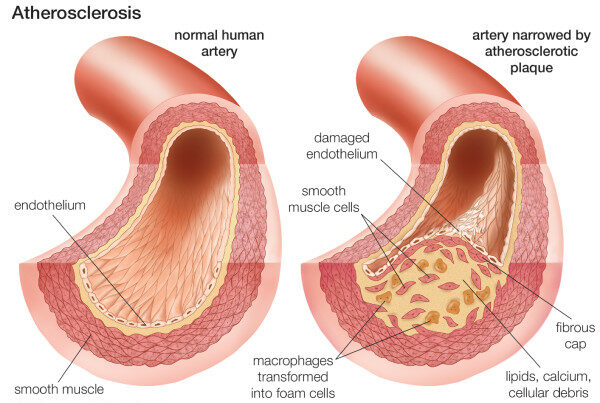
Zusammensetzung eines atherosklerotischen Plaques
Bild : “Neovascularization of coronary tunica intima (DIT) is the cause of coronary atherosclerosis. Lipoproteins invade coronary intima via neovascularization from adventitial vasa vasorum, but not from the arterial lumen: a hypothesis” von Subbotin, VM/ Encyclopeadia Britannica. Lizenz: CC BY 2.0
Atherosklerose Grad 1:
Diese milde Form der Atherosklerose wird durch eine Bindegewebswucherung in der Tunica intima, auch Intimafibrose genannt, verursacht.
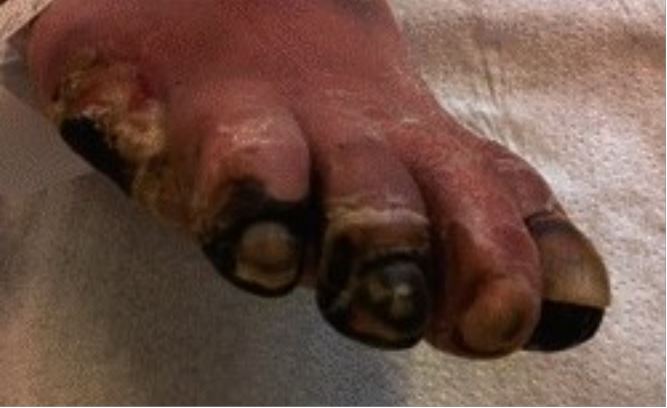
Zehengangrän als Folge einer peripheren arteriellen Verschlusskrankheit der unteren Extremitäten
Bild: “Education in wound care: Curricula for doctors and nurses, and experiences from the German wound healing society ICW” von Military Medical Research. Lizenz: CC BY 4.0, bearbeitet von Lecturio.Anamnese:
Körperliche Untersuchung:
Labordiagnostik:
Elektrokardiographie Elektrokardiographie Normales Elektrokardiogramm (EKG) (bei Befunden einer kardialen Ischämie):
Bildgebung der Gefäße:

Angiogramm einer Stenose der A. carotis interna (Pfeil)
Bild : “Review: Interventional radiology in peripheral vascular disease” by Mathew P Cherian et al. Lizenz: CC BY 2.0, bearbeitet von Lecturio.Folgen der Atherosklerose sind folgende Erkrankungen: