Das Rückenmark ist Teil des ZNS und der Hauptleitungsweg, der das Gehirn mit dem Körper verbindet. Es ist in Zervikal-, Thorakal-, Lumbal- und Sakralregion unterteilt. Da das Rückenmark jedoch kürzer als die Wirbelsäule Wirbelsäule Wirbelsäule ist, stimmen diese Regionen nicht ganz mit ihren entsprechenden Wirbelniveaus überein. Im Querschnitt ist das Rückenmark in einen H-förmigen Bereich mit grauer Substanz (bestehend aus verknüpften neuronalen Zellkörpern) und einen umgebenden Bereich mit weißer Substanz (bestehend aus auf- und absteigenden Bahnen myelinisierter Axone) unterteilt. Wie auch das Gehirn ist das Rückenmark von drei Bindegewebsschichten umgeben, die zusammen als Meningen bezeichnet werden: die Dura mater Dura mater Hirnhäute (Meningen), die Arachnoidea und die Pia mater Pia mater Hirnhäute (Meningen). Das Rückenmark wird von einer vorderen und zwei paarigen, hinteren Spinalarterien versorgt.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Neurulation Neurulation Gastrulation und Neurulation ist der Vorgang, bei dem sich das Ektoderm Ektoderm Gastrulation und Neurulation im trilaminaren Embryo zum Neuralrohr entwickelt. Dieser Prozess läuft ab, wenn die Zellen, die zum Rückenmark werden sollen, die folgenden Strukturen durchlaufen:
Das Neuralrohr gliedert sich in 3 Schichten.
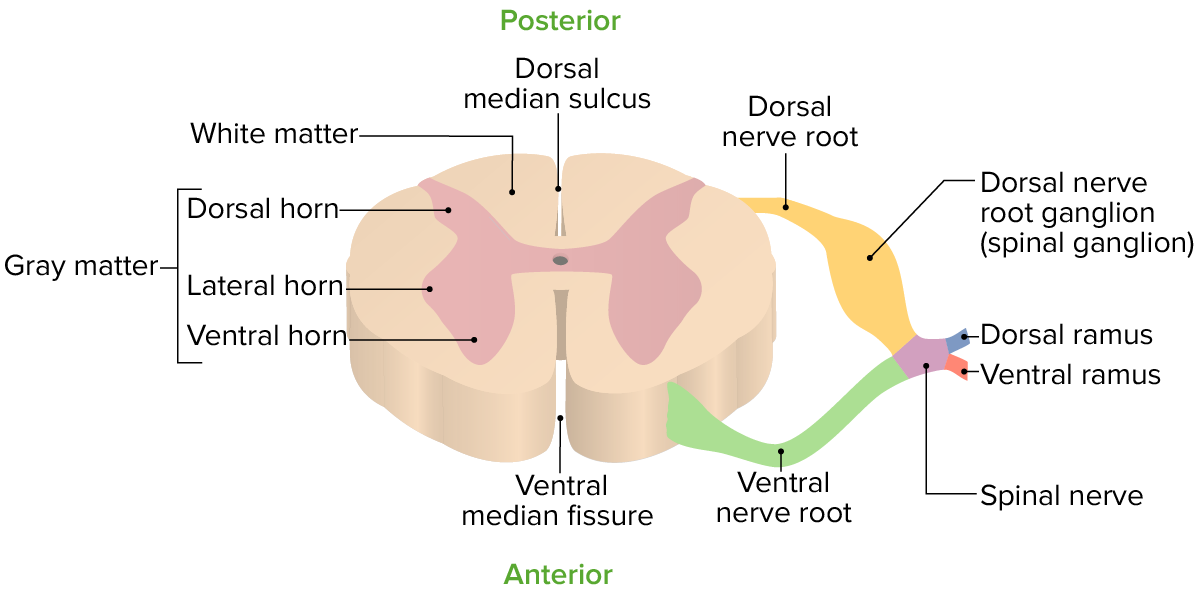
Transversalansicht eines einzelnen Wirbelsäulensegments
Bild von LecturioIm Querschnitt (Transversalschnitt) wird das Rückenmark in graue Substanz und weiße Substanz unterteilt.
Graue Substanz:
Weiße Substanz:
Die Meningen sind die faserigen Membranen, die das Rückenmark (und das Gehirn) umhüllen. Die drei Schichten und die beiden definierten Abstände zwischen/um die Schichten sind (von außen nach innen):

Schichten des Rückens und des Rückenmarks
Bild von Lecturio
Sagittalansicht der 31 Wirbelsäulensegmente und ihre Beziehung zur knöchernen Wirbelsäule
Bild von LecturioIm Allgemeinen umfassen die Hauptfunktionen des Rückenmarks:

Wichtigsten aufsteigenden (blau) und absteigenden (rot) Bahnen des Rückenmarks:
Die Buchstaben C, T, L und S geben an, wo sich die zu jeder Region gehörenden Fasern befinden.
Hinterstrangbahnen:

Diagramm, das die Lage der sensorischen Neuronen 1., 2. und 3. Ordnung in den dorsalen Säulen darstellt
VPL = ventraler posterolateraler Nucleus des Thalamus
Tractus spinothalamici:
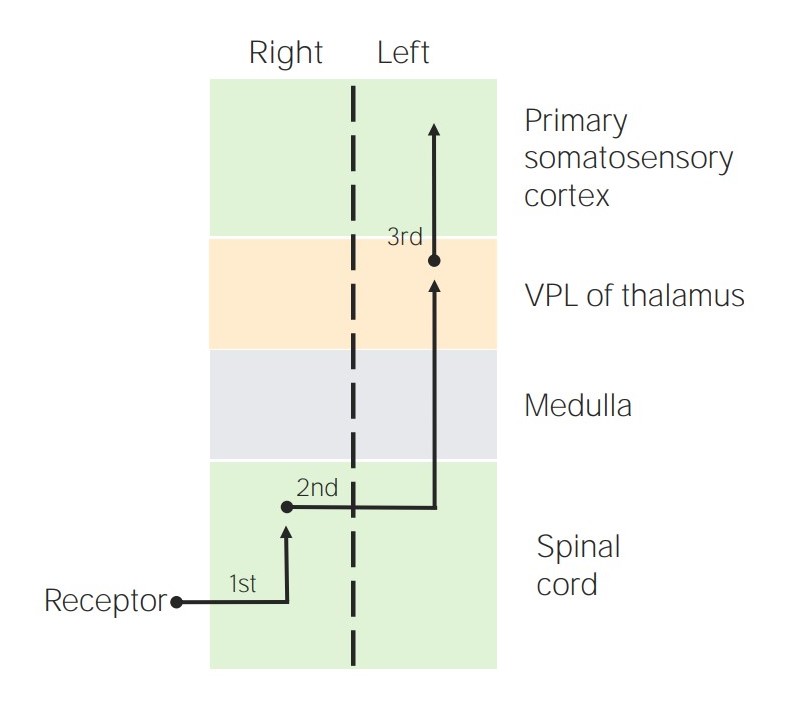
Diagramm, das die Lage der sensorischen Neuronen 1., 2. und 3. Ordnung in den spinothalamischen Bahnen darstellt
Bild von LecturioTractus spinocerebellares:
Tractus corticospinales anterior und lateralis:

Diagramm, das den Verlauf des Tractus corticospinalis zeigt
UMN = oberes Motoneuron
LMN = unteres Motoneuron
Extrapyramidale Bahnen:
Eine Erregung kann durch afferente Fasern direkt auf Motoneurone der Vorderhornzellen übertragen werden, die wiederum über ihre Efferenzen die Muskulatur ansteuern. Der zugrunde liegende neuronale Schaltkreis wird als Reflexbogen bezeichnet.
Beim Eigenreflex liegen Rezeptor und Effektor im gleichen Organ. Der Reflexbogen verläuft monosynaptisch.
Beim Fremdreflex liegen Rezeptor und Effektor nicht im gleichen Organ. Es sind mehrere Synapsen im Reflexbogen zwischengeschaltet, er ist daher multisynaptisch.
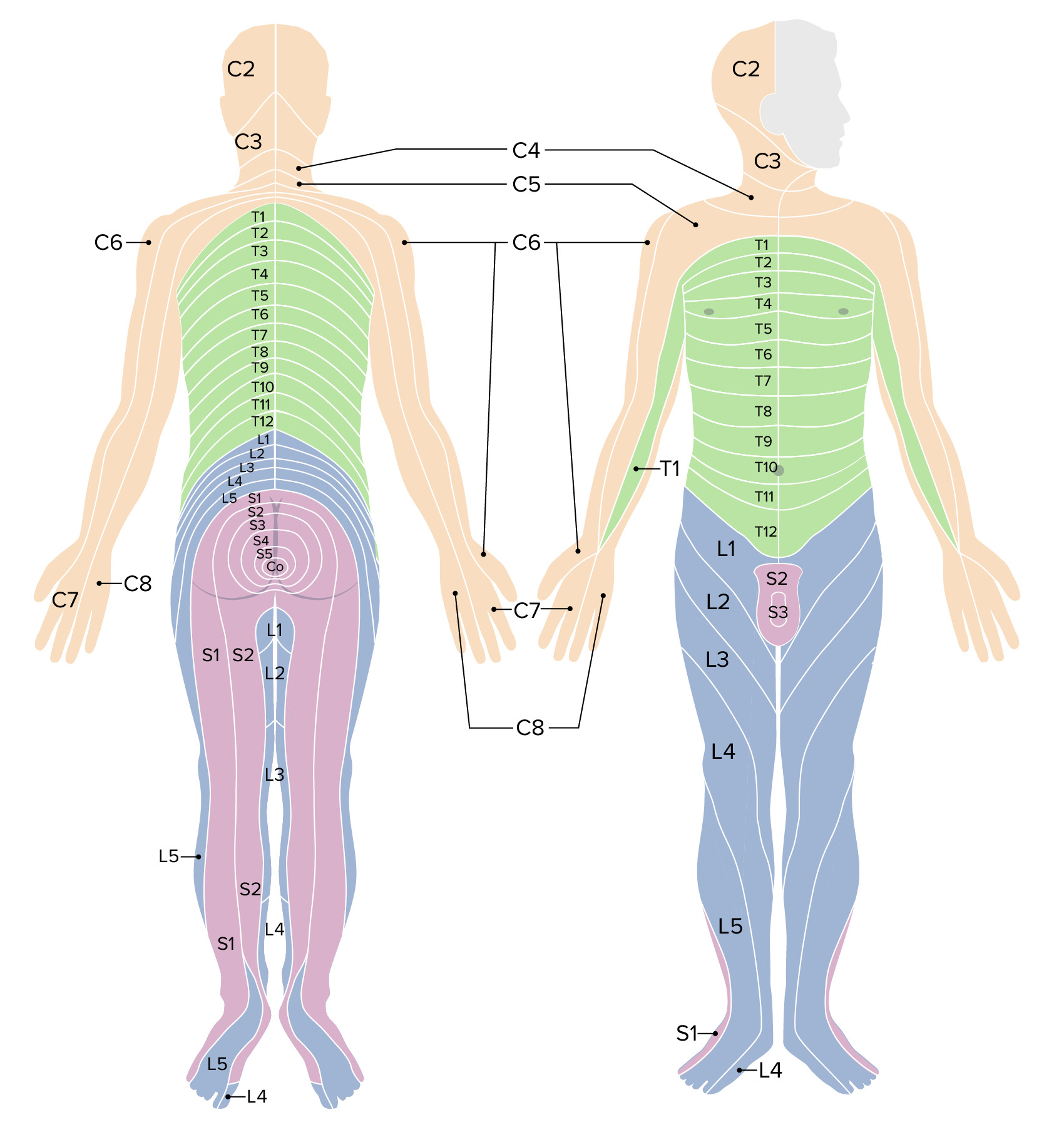
Dermatome
Bild von LecturioDas Rückenmark wird von 3 Längsarterien versorgt, davon eine vordere und zwei hintere, paarige Spinalarterien.
Das Rückenmark wird über Rückenmarksvenen versorgt: