Kongenitale Fehlbildungen des weiblichen* Fortpflanzungssystems beschreiben alle kongenitalen Anomalien, die die Ovarien, die Tuben, den Uterus, die Cervix, das Hymen und/oder die Vulva betreffen. Jede dieser Anomalien kann die normalen Fortpflanzungs- und Sexualfunktionen der betroffenen Frauen* beeinträchtigen. Die Ursache ist in der Regel unbekannt. Klinisch stellen sich die Betroffenen typischerweise mit Menstruations- und/oder Fertilitätsproblemen vor, wobei die genaue Klinik je nach Anatomie variiert. Die Diagnostik basiert in erster Linie auf Anamnese, körperlicher Untersuchung und bildgebender Verfahren mit Beckensonographie und/oder Becken-MRT. Die Therapie hängt von der Art des vorhandenen Defekts bzw. der vorhandenen Defekte ab und umfasst häufig eine chirurgische Korrektur und/oder eine Hormonsubstitution. Die meisten Fehlbildungen sind gut therapierbar und haben eine gute Prognose. Assoziierte Komplikationen sind Infertilität und die psychosozialen und emotionalen Auswirkungen von "nicht-physiologischen" Genitalien.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Kongenitale Fehlbildungen der weiblichen* Geschglechtsorgane beschreiben alle angeborenen Anomalien, die die Mamma, die Ovarien Ovarien Ovarien, die Tuben, den Uterus, die Cervix, das Hymen und/oder die Vulva Vulva Vagina, Vulva und Beckenboden betreffen. Jede dieser Anomalien kann die normalen Fortpflanzungs- und Sexualfunktionen der betroffenen Frauen* beeinträchtigen.
Die Arten der kongenitalen Fehlbildungen lassen sich anhand der betroffenen Organe einteilen. Kongenitale Fehlbildungen der Vulva Vulva Vagina, Vulva und Beckenboden sind selten. Eine vergrößerte Klitoris Klitoris Vagina, Vulva und Beckenboden oder uneindeutige äußere Genitalien werden aufgrund von Testosteronexposition typischerweise als Störung der sexuellen Entwicklung betrachtet.
| Organ | Fehlbildung |
|---|---|
| Ovarien Ovarien Ovarien | |
| Tuben | Tubenagenesie |
| Uterus |
|
| Cervix |
|
| Vagina Vagina Vagina, Vulva und Beckenboden |
|
| Hymen |
|
Das weibliche* Fortpflanzungssystem wird in äußere und innere Geschlechtsorgane unterteilt. Die inneren Geschlechtsorgane befinden sich im kleinen Becken und die äußeren Geschlechtsorgane befinden sich außerhalb des kleinen Beckens.
| Art | Beinhaltete Strukturen |
|---|---|
| Innere Geschlechtsorgane |
|
| Äußere Geschlechtsorgane |
|

Strukturen des weiblichen* Fortpflanzungssystems (sagittale Ansicht)
Bild: “Female reproductive system” von BruceBlaus. Lizenz: CC BY 3.0
Das äußere weibliche* Genitale
Bild: “External female genitalia” von Phil Schatz. Lizenz: CC BY 4.0| Embryonale Struktur | Organe des weiblichen Beckens |
|---|---|
| Genitalwülste (Labioskrotalwülste) | Labia majora Labia majora Vagina, Vulva und Beckenboden |
| Genitalfalten (Urethralfalten) | Labia minora Labia minora Vagina, Vulva und Beckenboden |
| Genitalhöcker (Tuberculum genitale) | Klitoris Klitoris Vagina, Vulva und Beckenboden |
| Sinus urogenitalis |
|
| Müller-Gang (Ductus paramesonephricus) |
|
| Wolff-Gang ( Ductus mesonephricus Ductus mesonephricus Niere) | Gartner-Gang |
| Undifferenzierte Gonaden | Ovarien Ovarien Ovarien |
| Gubernaculum |
|

Phänotypische Differenzierung der äußeren Genitalien bei männlichen und weiblichen Embryonen
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0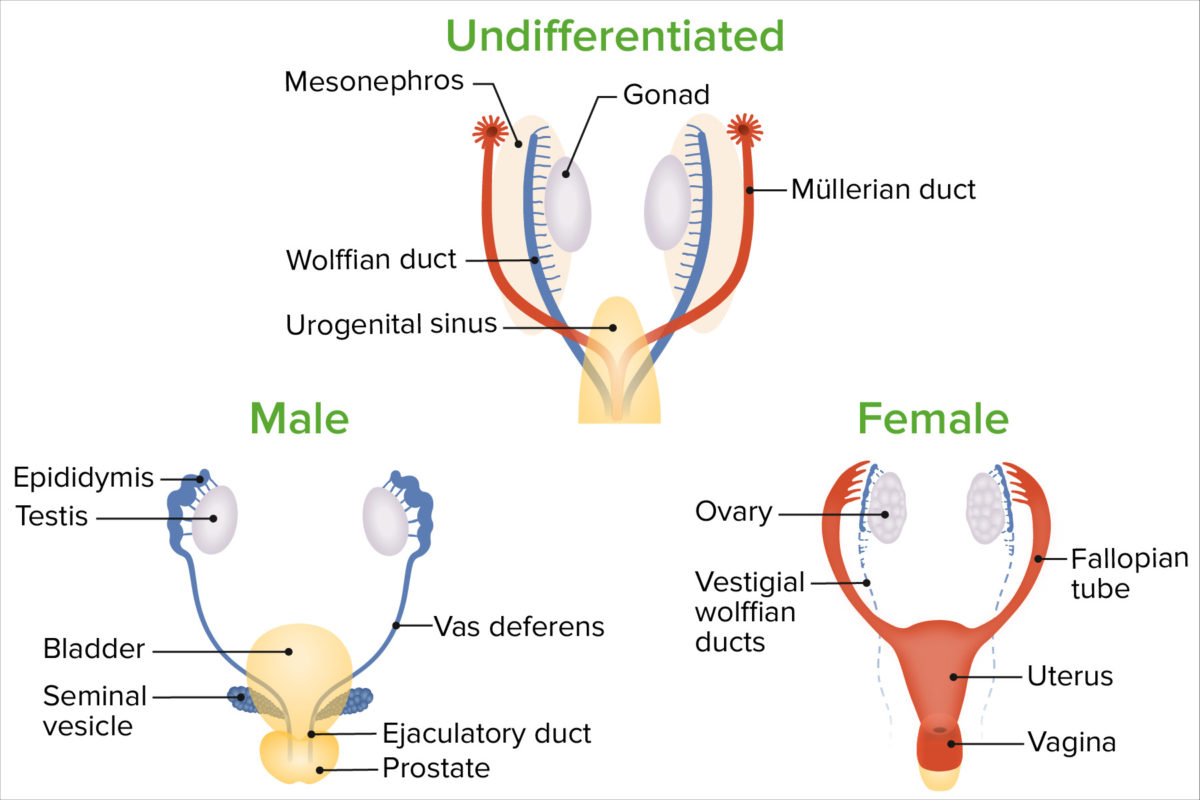
Geschlechterdifferenzierung
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0Das Fortpflanzungssystem bleibt bis zur 6. Embryonalwoche undifferenziert und beinhaltet 2 paarige Genitalgänge: die Müller-Gänge (Ductus paramesonephricus), die sich letztendlich zu den inneren weiblichen* Geschlechtsorganen entwickeln, und die Wolff-Gänge ( Ductus mesonephricus Ductus mesonephricus Niere), die sich bei dem weiblichen* Geschlecht zurückbilden.
Die Ovarien Ovarien Ovarien sind die Hauptquelle der Östrogenproduktion bei Frauen*. Ohne richtig funktionierende Ovarien Ovarien Ovarien wird Östrogen nicht in signifikanten Mengen produziert.
| Streak-Ovarien | Ovarialagenesie | |
|---|---|---|
| Definition |
|
|
| Klinik |
|
|
| Diagnostik | ||
| Therapie |
|
|

Fehlbildungen des Uterus
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0Abgesehen von der Uterusagenesie werden kongenitale Uterusanomalien alle durch laterale Fusionsdefekte verursacht. Die Häufigkeitsverteilung (im Verhältnis zu allen kongenitalen Uterusanomalien) sind in Klammern angegeben.
Die Klinik der Anomalien hängt von den zugrunde liegenden Fehlbildungen ab:
Im Allgemeinen sollte bei allen Patientinnen* mit primärer Amenorrhoe, Beckenschmerzen, Infertilität und/oder habituellen Aborten eine Bildgebung des Beckens durchgeführt werden, da hiermit typischerweise kongenitale Uterusanomalien diagnostiziert werden. Möglichkeiten sind:

Hysterosalpingogramm (HSG) eines Uterus bicornis
Bild: “HSG of secondary infertility patient showing bicornuate uterus” von Muhammad Usman Aziz, MBBS, FCPS (Radiology). Senior Registrar, Department of Radiology, Liaquat National Hospital, National Stadium Road, Karachi, Pakistan. Lizenz: CC BY 3.0| Äußere Uteruskontur | Innere Uteruskontur | |
|---|---|---|
| Uterus arcuatus | Glatte Funduskontur |
|
| Uterus septus/Uterus subseptus | Glatte Funduskontur oder Einfurchung von < 1,5 cm |
|
| Uterus bicornis |
|
2 mäßig getrennte Endometriumhöhlen |
| Uterus didelphys |
|
2 weit voneinander getrennte Endometriumhöhlen |

Kongenitale vaginale Anomalien:
Links: Uterus didelphys mit einem longitudinalen Scheidenseptum
Mitte: Uterus didelphys mit longitudinalem Scheidenseptum und obstruierter Hemivagina
Rechts: Normaler Uterus mit transversalem Scheidenseptum

Longitudinales Scheidenseptum bei körperlicher Untersuchung
Bild: “Complete septum evidenced two vaginal cavities” von Gynecology and Obstetrics Service of Metropolitano Hospital, Medical School of Ingá Faculty (Uningá), Avenida D. Pedro I 65, 87110-001 Sarandi, PR, Brazil. Lizenz: CC BY 3.0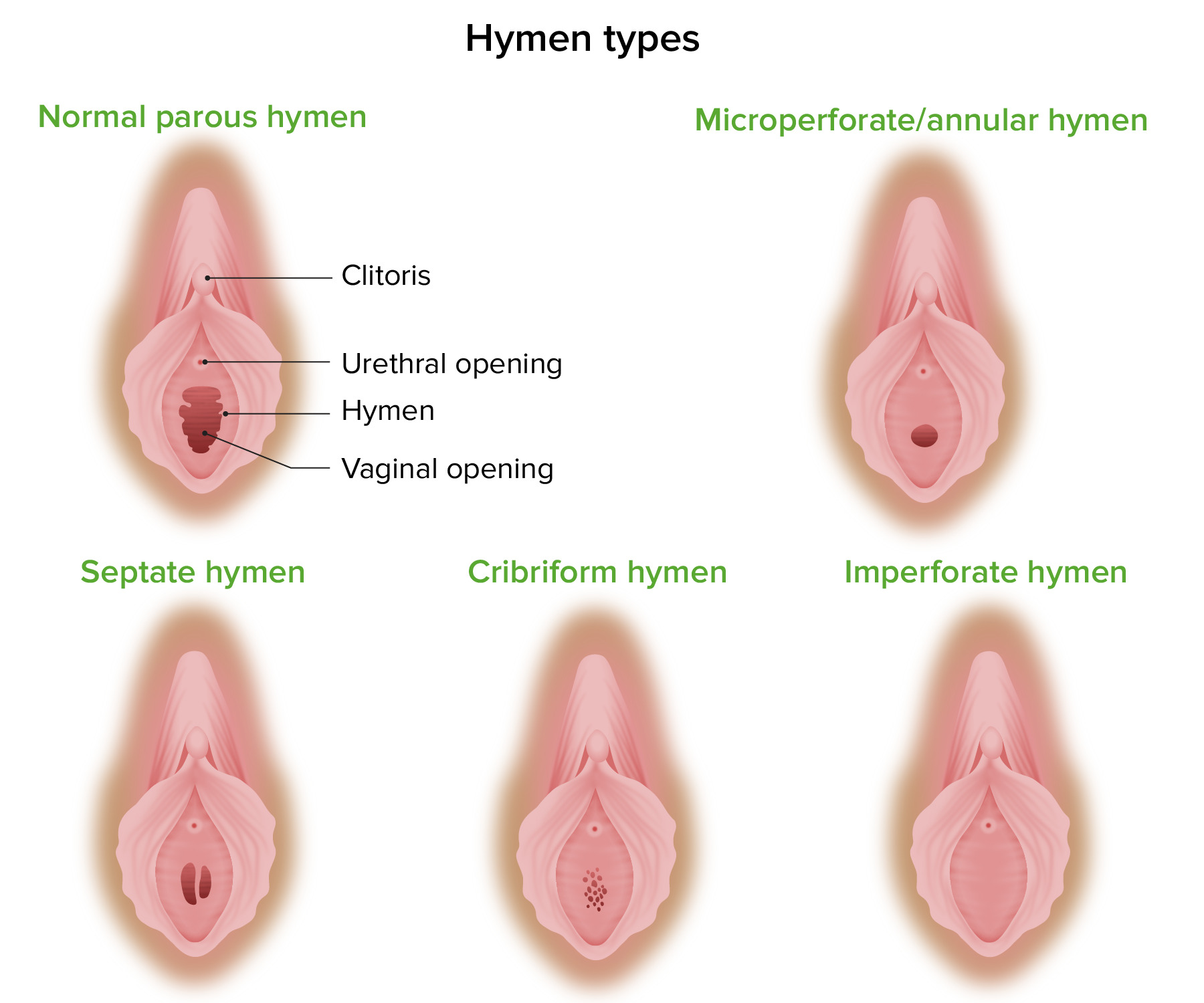
Normales Hymen im Vergleich zu häufigen Hymenfehlbildungen, einschließlich des mikroperforierten, septierten, kribriformen und unperforierten Hymens
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0Polythelie
Polymastie
Athelie
Amastie
Makromastie (Gigantomastie)
Mikromastie