Die Demenz gehört zu den schweren neurokognitiven Störungen, eine Gruppe von Krankheiten, die durch eine Verschlechterung des Gedächtnisses und der Exekutivfunktionen einer Person gekennzeichnet sind. Bei diesen Störungen handelt es sich um fortschreitende und irreversible Krankheiten, die weltweit die Hauptursache für Behinderungen bei älteren Menschen sind. Für die wichtigsten neurokognitiven Störungen Alzheimer Alzheimer Alzheimer, vaskuläre Demenz, Lewy-Körperchen-Demenz, frontotemporale Demenz und Demenz bei Morbus Parkinson gibt es unterschiedliche Ursachen. Die genaue Diagnose wird anhand der klinischen Symptome, der Anamnese, bildgebender Verfahren und nach Ausschluss anderer reversibler Ursachen gestellt. Zwar sind Risikofaktoren und Maßnahmen zur Vorbeugung der häufigsten neurokognitiven Störungen bekannt, doch gibt es keine wirksamen Heilmethoden. Bei einigen Arten der Demenz können medikamentöse Therapien das Fortschreiten des kognitiven Zerfalls um einige Monate verzögern.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Am häufigsten:
Weniger häufig:
Die Pathophysiologie der häufigsten Ursachen der wichtigsten neurokognitiven Störungen wird im Folgenden kurz beschrieben.
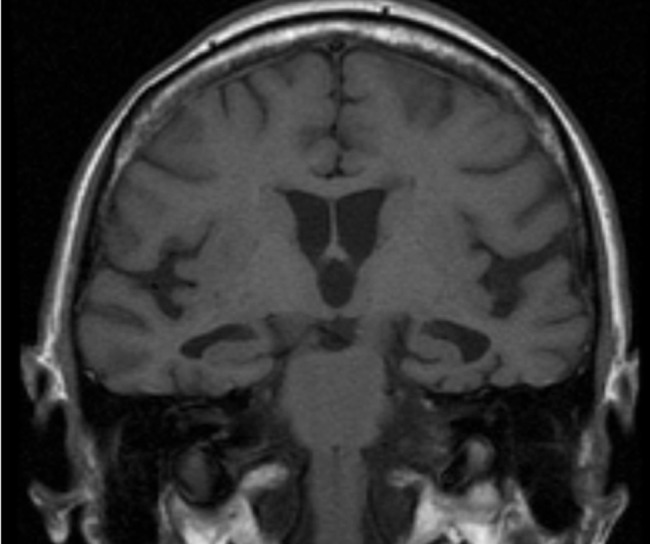
Alzheimer-Krankheit:
T1-gewichtete MRT-Aufnahme mit beidseitiger Hippocampus-Atrophie, typisch für die Alzheimer-Krankheit

Mikroskopische Aufnahme eines Lewy-Körperchens (Pfeilspitze) im Zytoplasma eines Neurons in der Substantia nigra einer Person mit Morbus Parkinson:
Der Gewebeschnitt wurde mit Hämatoxylin und Eosin (violett bzw. rosa) gefärbt. Bei dem braunen Material handelt es sich um Neuromelanin, das natürlich in den Neuronen der menschlichen Substantia nigra vorkommt.
Signifikante Verschlechterung der kognitiven Fähigkeiten in den folgenden Bereichen:
Die Symptome lassen sich nicht durch andere medizinische oder psychiatrische Erkrankungen (Depression, Delirium) erklären.
| Merkmale | Alzheimer-Krankheit | Vaskuläre Demenz | Frontotemporale Demenz | Lewy-Körperchen-Demenz |
|---|---|---|---|---|
| Auftreten der Symptome | Schleichender Verlauf | Schrittweise Progression | Beginn vor dem präsenilen Alter | Schleichender Verlauf |
| Kognitive Symptome | Verschlechterung des Gedächtnisses, der Merkfähigkeit und der exekutiven Funktionen |
|
Verschlechterung der Exekutivfunktion |
|
| Motorische Symptome | Normalerweise selten (erst im Finalstadium) | Bei subkortikaler Demenz: extrapyramidalmotorische Störungen | Normalerweise selten | Parkinson-Symptomatik; erst nach Auftreten von kognitiven Symptomen |
| Screening-Test | Mini-Cog | MMST | MoCA |
|---|---|---|---|
| Zeitaufwand für die Durchführung des Tests | < 5 Minuten | 10-15 Minuten | Etwa 10 Minuten |
| Maximal erreichbare Punktzahl | 2 | 30 | 30 |
| Getestete kognitive Dimensionen |
|
|
|
Die folgenden Kriterien werden meist verwendet, um behandelbare medizinische oder neurologische Erkrankungen, die eine Verschlechterung der kognitiven Fähigkeiten verursachen, zu unterscheiden oder auszuschließen: