Lymphozyten sind heterogene Leukozyten, die an der Immunantwort beteiligt sind. Lymphozyten entwickeln sich aus hämatopoetischen Zellen im Knochenmark Knochenmark Knochenmark: Zusammensetzung und Hämatopoese zu gemeinsamen lymphoiden Vorläuferzellen. Aus dieser Abstammungslinie entstehen B- und T-Lymphozyten und natürliche Killerzellen (NK). B- und T-Lymphozyten spielen eine Rolle bei der adaptiven Immunität; NK-Zellen sind wichtig für die Abwehr des Wirts gegen atypische Proteine Proteine Proteine und Peptide wie Tumorzellen. Während alle Entwicklungsstadien im Knochenmark Knochenmark Knochenmark: Zusammensetzung und Hämatopoese beginnen, ist die Reifung der Lymphozyten unterschiedlich: B-Lymphozyten und NK-Zellen differenzieren im Knochenmark Knochenmark Knochenmark: Zusammensetzung und Hämatopoese, bevor sie zu sekundären lymphatischen Organen (wie Lymphknoten Lymphknoten Lymphsystem) wandern. T-Lymphozyten wandern zur weiteren Reifung in den Thymus.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Lymphozyten sind an der Immunantwort beteiligte Blutzellen, die aus lymphopoetischen Vorläuferzellen hervorgehen.
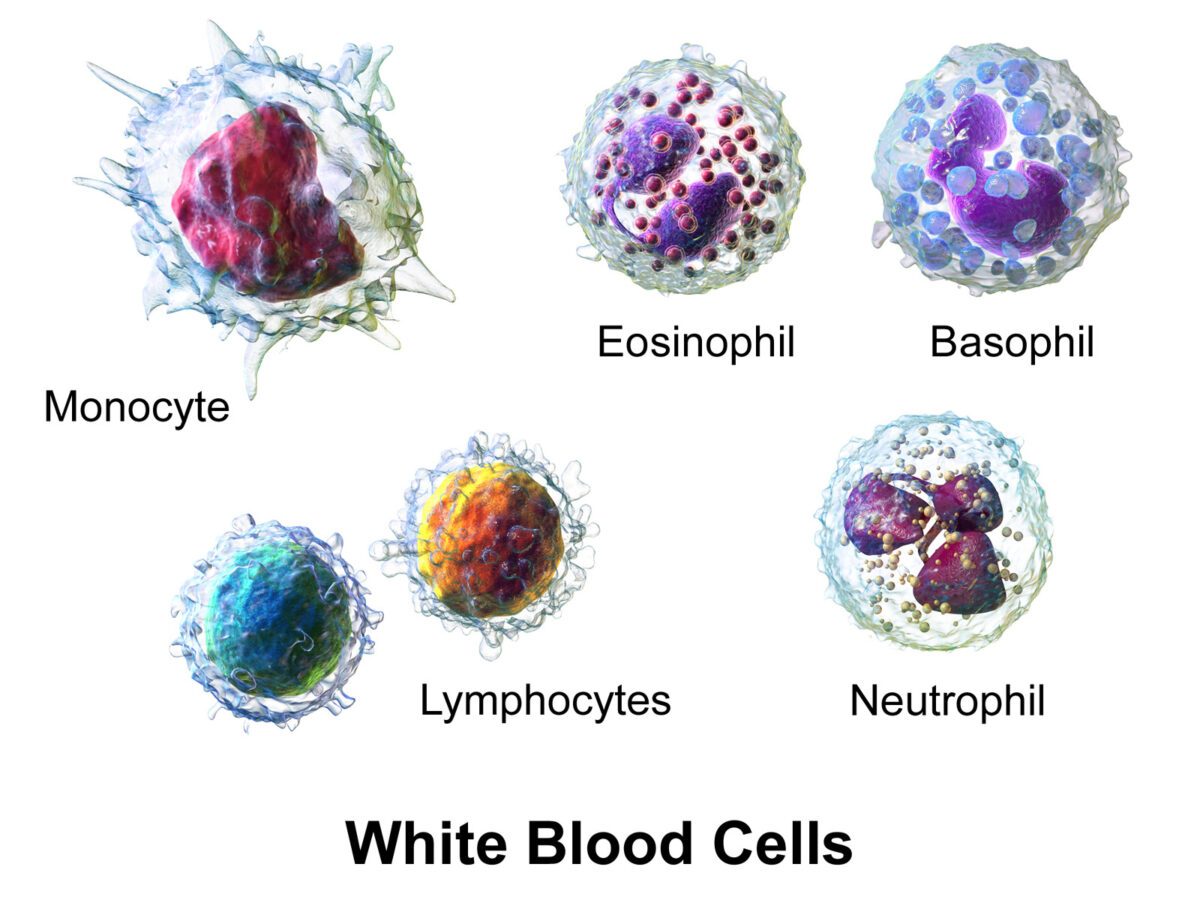
Weiße Blutkörperchen oder Leukozyten im Blut:
Granulozyten umfassen Basophile, Eosinophile und Neutrophile. Nicht-granuläre Leukozyten umfassen Lymphozyten und Monozyten.
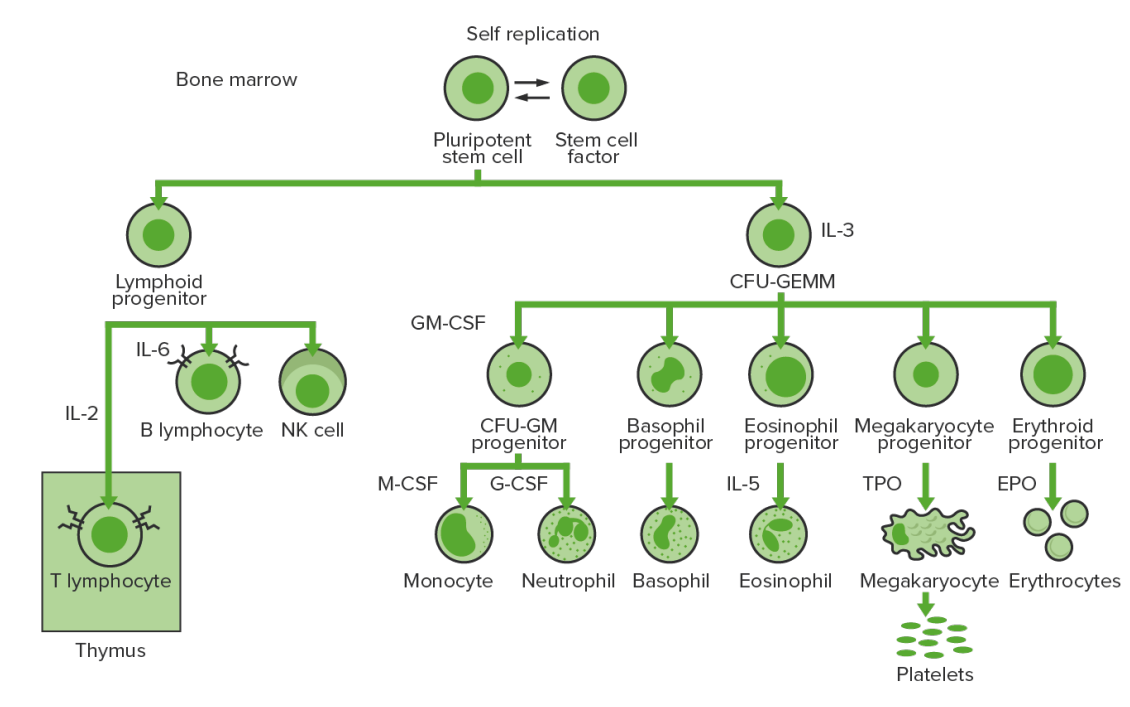
Knochenmarkshämatopoese: Proliferation und Differenzierung der gebildeten Blutbestandteile.
IL-3: Interleukin-3
KBE-GEMM: koloniebildende Einheit – Granulozyten, Erythrozyten, Monozyten, Megakaryozyten
IL-2: Interleukin-2
IL-6: Interleukin-6
KBE-GM: Koloniebildende Einheit – Granulozyten-Makrophagen
GM-CSF: Granulozyten-Makrophagen-Kolonie-stimulierender Faktor
M-CSF: Makrophagen-Kolonie-stimulierender Faktor
G-CSF: Granulozyten-Kolonie-stimulierender Faktor
IL-5: Interleukin-5
NK: natürlicher Killerzellen
TPO: Thrombopoietin
EPO: Erythropoietin
| Zytokine | Wirkung | Herkunft |
|---|---|---|
| Stammzellfaktor (SCF) | Stimuliert alle hämatopoetischen Vorläuferzellen | Stromazellen des Knochenmarks |
| Interleukin-2 (IL-2) | T-Helferzellen | |
| Interleukin-4 (IL-4) |
|
T-Helferzellen |
| Interleukin-6 (IL-6) |
|
|
| Interleukin-7 (IL-7) | Stimulation aller lymphatischen Stammzellen | Stromazellen des Knochenmarks |
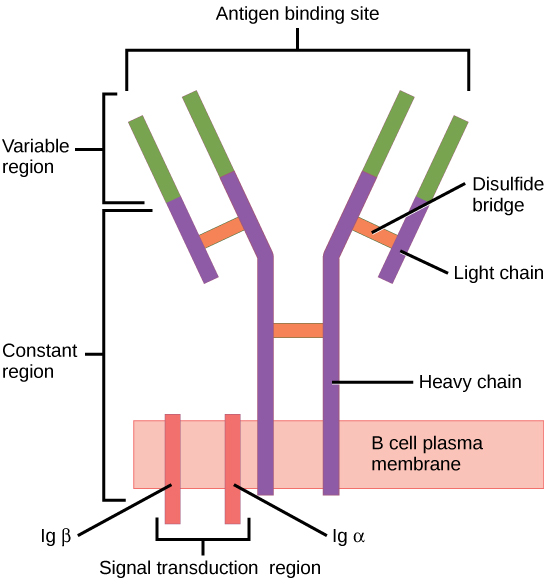
Der B-Zell-Rezeptor besteht aus dem Immunglobulin (Ig)-Molekül und der Signaltransduktions-Untereinheit. Immunglobin enthält 2 identische schwere Ketten und 2 identische leichte Ketten, die durch eine Disulfidbrücke verbunden sind. Das membrangebundene Ig ist an der Zelloberfläche verankert.
Bild: „Figure 42 02 06“ von OpenStax. Lizenz: CC BY 4.0Um ihre Funktionalität zu erreichen, durchläuft die B-Zelle verschiedene Stadien im Knochenmark Knochenmark Knochenmark: Zusammensetzung und Hämatopoese und den sekundären lymphatischen Organen.
| Reifephase | Ig-Gene | B-Zell-Rezeptor (BZR) | Assoziierte Vorgänge |
|---|---|---|---|
| Pro-B-Zelle | Keimbahn-DNA | Keiner | Keine Expression von schweren oder leichten Ketten |
| Späte Pro-B-Zelle | IGH DJ Rearrangement | Keiner | Beginn der Expression von CD19, CD34 und HLA-DR (Klasse-II-Histokompatibilitätsantigen) |
| Prä-B-Zelle | IGH VDJ neu geordnet | Prä-BZR wird gebildet:
|
Andere Marker erscheinen (z.B. CD79, CD10, CD20, CD40, TdT) |
| Unreife B-Zelle |
|
Reifer BZR (IgM-Molekül) | HLA-DR-, CD19-, CD20- und CD40-Expression wird fortgesetzt, aber keine anderen Marker (z.B. CD10, CD34, TdT) |
| Reife B-Zelle (naiv) |
|
Mit reifem BZR (IgM) → Verlassen des Knochenmarks | Expression von CD19 und CD20 durch alle |
| Reifephase | B-Zell-Rezeptor | Assoziierte Vorgänge |
|---|---|---|
| Reife B-Zelle (in sekundären Lymphgeweben) | Reif (exprimiert IgM und IgD in den sekundären Lymphgeweben) | Zellen können ruhen oder es kann eine B-Zell-Aktivierung auftreten ( B-Zellen B-Zellen B-Zellen interagieren mit exogenem Antigen und/oder T-Helferzellen). |
| Aktivierte B-Zelle | Klassenwechsel | Kann nach der Aktivierung als IgM verbleiben oder zu IgE, IgG oder IgA wechseln |
| B-Gedächtniszelle |
|
|
| Plasmazelle |
|
|
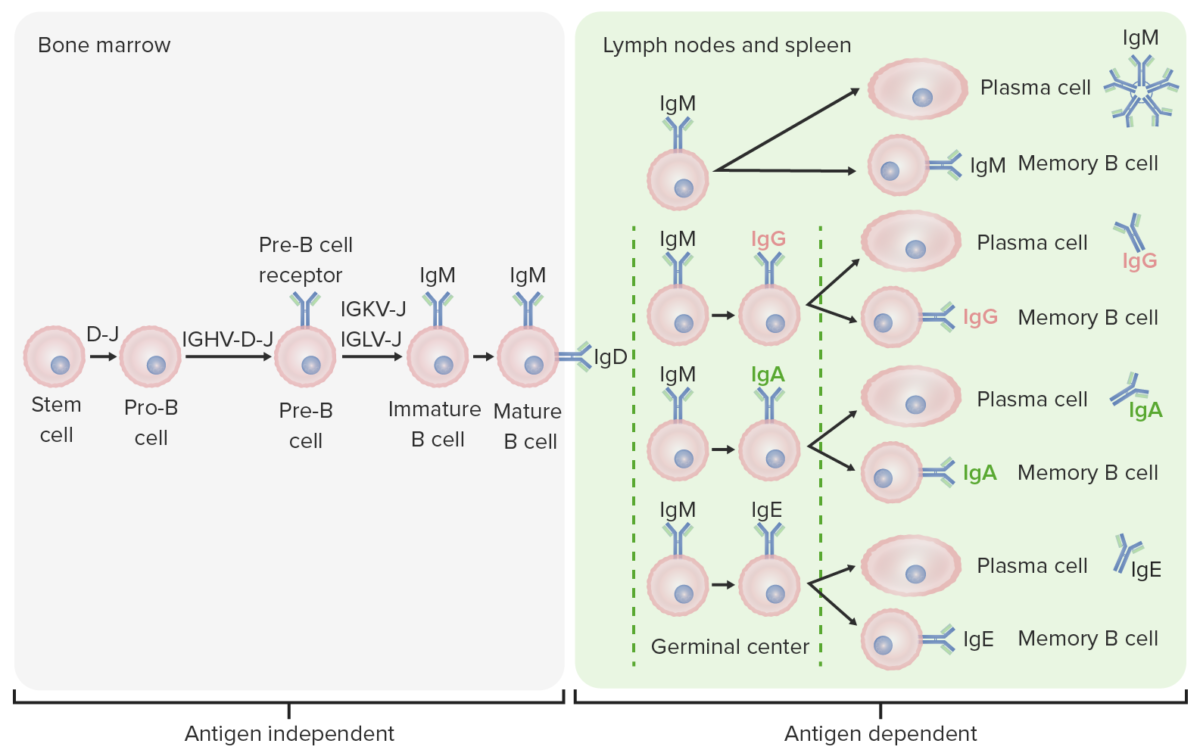
Differenzierungsstufen der B-Zelle:
In antigenunabhängigen Stadien beginnt die B-Zell-Produktion mit der hämatopoetischen Stammzelle (MHS), die zu einem gemeinsamen lymphatischen Vorläufer und dann zu einer Pro-B-Zelle oder B-Vorläuferzelle wird. Die nächsten Schritte umfassen Gen-Rearrangements, um das Immunglobulin (Ig)-Molekül aufzubauen. Immunglobulin-Schwerketten beginnen mit dem Rearrangement der Diversity- und Joining-Segmente, um die Pro-B-Zelle zu bilden. Im nächsten Schritt (Prä-B-Zelle) wird die Rekombination der Ig-Schwerketten (Variabel, Diversity, Joining) abgeschlossen und der Prä-B-Zell-Rezeptor gebildet. Es kommt zu einer Leichtketten-(kappa (κ) oder Lambda (λ))-Umlagerung, die zur Expression eines vollständigen IgM-Antikörpermoleküls durch eine unreife B-Zelle führt. Es folgt die Bildung der reifen B-Zelle (naiv) sowohl mit IgM als auch mit IgD.
Antigenabhängige Stadien finden in sekundären lymphatischen Geweben statt. Sobald die reife B-Zelle IgM und IgD produziert, kann ein Klassenwechsel stattfinden, um IgE, IgG und IgA herzustellen. B-Zellen werden aktiviert und werden zu Plasmazellen oder Gedächtniszellen.
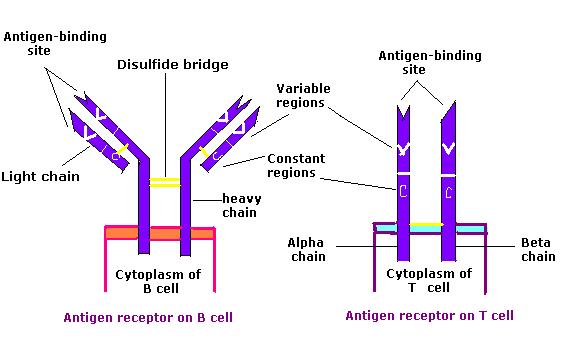
Vergleich des B-Zell-Rezeptors und des T-Zell-Rezeptors
Bild: „Antigen receptor chem114A“ von Tinastella. Lizenz: Public DomainUm ihre Funktionalität zu erreichen, durchläuft die T-Zelle Stadien, die als Vorläuferzellen aus dem Knochenmark Knochenmark Knochenmark: Zusammensetzung und Hämatopoese freigesetzt werden, um die Entwicklung in der Thymusdrüse fortzusetzen.
| Reifephase | T-Zell-Rezeptor T-Zell-Rezeptor Zellen des erworbenen Immunsystems (TZR) | Assoziierte Vorgänge |
|---|---|---|
| Vorläuferzellen | Keiner |
|
| Doppelt negative Zellen | Umlagerung der β-Kette (Prä-TZR) (fehlende Umlagerung führt zu Apoptose) |
|
| Doppelt positive Zellen | Umlagerung von ɑ-Kette → ɑ-Ketten assemblieren mit β-Ketten → vollständiger ɑ-β-TZR-CD3-Komplex (an der Oberfläche exprimiert) |
|
| Einfach positive T-Zellen T-Zellen T-Zellen |
|
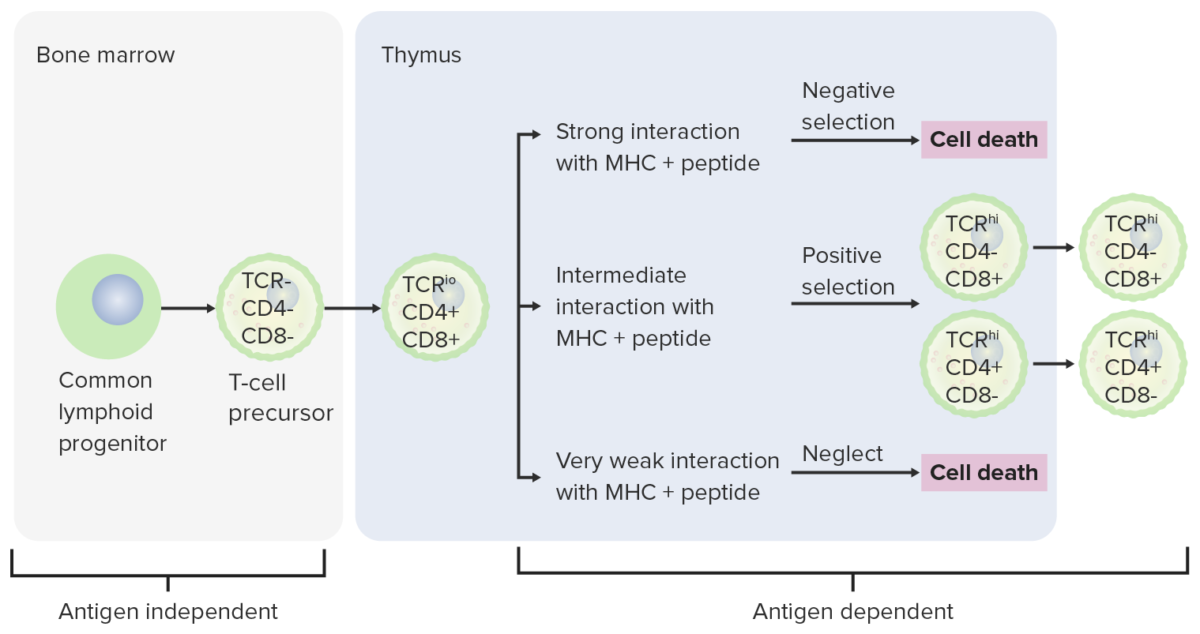
Differenzierungsstadien der T-Zelle:
Aus dem Knochenmark gelangen Vorläuferzellen zur weiteren Reifung in die Thymusdrüse. Die doppelt negativen Zellen (keine Expression von CD4/CD8 oder CD4-/CD8-) haben den T-Zell-Rezeptor (TZR) nicht entwickelt. Es erfolgt ein Rearrangement des TZR-Gens und sie werden zu Pro-T-Zellen, dann zu Prä-T-Zellen. Durch die Vorgänge werden CD4 und CD8 exprimiert und der TZR wird durch Genumlagerungen (doppelt positive Zellen) zusammengesetzt. Im Thymus werden dann den sich entwickelnden T-Zellen Moleküle des Haupthistokompatibilitätskomplexes (MHC) präsentiert. Einige Zellen durchlaufen eine positive Selektion (eine mäßige Interaktion zwischen MHC und TZR findet statt) und werden zu funktionellen Zellen. Einige Zellen durchlaufen eine negative Selektion (starke Wechselwirkung zwischen MHC und TZR), die zur Apoptose führt. Die Freisetzung von dysfunktionalen T-Zellen, die Autoimmunität aktivieren können, wird verhindert. Einige T-Zellen interagieren gar nicht, was ebenfalls zu Apoptose führt. Reife T-Zellen exprimieren entweder CD4 (T-Helferzellen) oder CD8 (zytotoxische T-Zellen), nicht beides.
| Formelement/Subtypen | Anzahl pro Mikroliter und Bedeutung (Skala) | Aussehen im Standard-Blutabstrich | Zusammenfassung der Funktionen |
|---|---|---|---|
| Erythrozyten Erythrozyten Erythrozyten (rote Blutzellen) | Männer: 4.5–5.5 Millionen/µl, Frauen: 4.0-5.0 Millionen/µl | Abgeflachte bikonkave Scheibe; kein Kern; helle rote Farbe | Transportiert Sauerstoff und Kohlenstoffdioxide zwischen Gewebe und Lunge Lunge Lunge: Anatomie |
| Leukozyten (weiße Blutzellen) | 4.000–11.000/µl | Deutlich dunkelgefärbter Kern | Immunabwehr |
| Leukozyten: Granulozyten | 4360 /µl(1800–9950) | Reichlich Granulat im Zytoplasma; normalerweise gekappter Kern | Unspezifische Krankheitsresistenz |
| Leukozyten: Neutrophile Neutrophile Zellen des angeborenen Immunsystems | 4150 /µl(1800–7300) | Anzahl der Kernlappen erhöht sich mit dem Alter | Phagozyt; besonders wirksam gegen Bakterien, setzen zytotoxische Chemikalien von Granulat frei |
| Leukozyten: Eosinophile Eosinophile Zellen des angeborenen Immunsystems | 165 /µl(0–700) | Kern allgemein zwei-lappig; helles, rot-orangenes Granulat | Phagozytische Zellen; besonders wirksam mit Antigen-Antikörper Komplex; setzen Antihistamine frei; fördern Allergien und parasitäre Infektionen |
| Leukozyten: Basophile Basophile Zellen des angeborenen Immunsystems | 44 /µl(0–150) | Kern allgemein zwei-lappig aber schwierig zu erkennen aufgrund von schwerem, dichtem und dunklem violetten Granulat | Fördert Entzündungen |
| Leukozyten: Agranulozyten | 2640 /µl(1700–4950) | Mangel an Granulat im Zytoplasma; hat einen einfach geformten Kern, der eingebuchtet sein kann | Abwehrkräfte |
| Leukozyten: Lymphozyten | 2185 /µl(1500–4000) | Kugelzellen mit einem einzelnen oft großen Kern, der einen Großteil des Zellvolumens ausmacht; dunkle Flecken; erscheint als große (natürliche Killerzellen) und kleine (B und T-Zellen T-Zellen T-Zellen) Variante | Primäre spezifische (adaptive) Immunität; T-Zellen T-Zellen T-Zellen greifen direkt andere Zellen an (Zellimmunität); B-Zellen B-Zellen B-Zellen setzen Antikörper frei (humorale Immunität); natürliche Killerzellen ähneln den T-Zellen T-Zellen T-Zellen, sind aber unspezifisch |
| Leukozyten: Monozyten Monozyten Zellen des angeborenen Immunsystems | 455 /µl(200–950) | Größtes Leukozyt mit eingebuchtetem oder hufeisenförmigem Kern | Besonders wirksame Phagozyten verschlingen Krankheitserreger oder abgenutzte Zellen; dienen auch als Antigen-präsentierende Zellen für die anderen Komponenten des Immunsystems |
| Thrombozyten Thrombozyten Thrombozyten | 350.000 /µl(150.000–500.000) | Zellfragmente, die von Plasma Plasma Transfusionsprodukte Membran umgeben sind und Granulat enthalten; violetter Fleck | Blutstillung und Freisetzung von Wachstumsfaktoren zur Reparatur und Heilung von Gewebe |
Lymphozyten sind eine Art von weißen Blutkörperchen, die eine Schlüsselrolle in der adaptiven Immunantwort des Körpers spielen. Sie erkennen und reagieren auf fremde Substanzen (Antigene) und helfen, Infektionen und Krankheiten zu bekämpfen. Es gibt drei Haupttypen von Lymphozyten:
Erhöhte Lymphozytenzahlen (= Lymphozytose Lymphozytose Lymphozytose) sind häufig ein Zeichen dafür, dass das Immunsystem aktiv eine Infektion bekämpft, insbesondere virale Infektionen wie das Epstein-Barr-Virus Epstein-Barr-Virus Epstein-Barr-Virus oder das Rötelnvirus. In einigen Fällen kann Lymphozytose Lymphozytose Lymphozytose jedoch auch auf schwerwiegendere Erkrankungen (z.B. Leukämie oder Lymphom) hinweisen. Auch bei Autoimmunerkrankungen können erhöhte Lymphozytenwerte auftreten.
Niedrige Lymphozytenwerte (Lymphopenie) können das Immunsystem schwächen und das Risiko für Infektionen erhöhen. Die genaue Zahl hängt von verschiedenen Faktoren ab, aber generell gelten Lymphozytenzahlen unter 1000 Zelle pro µL als niedrig.
Lymphopenie kann symptomlos sein oder mit unspezifischen Symptomen einhergehen. : Typisch sind hierbei wiederholte Infektionen, Fieber Fieber Fieber, geschwollene Lymphknoten Lymphknoten Lymphsystem, Gewichtsverlust, Müdigkeit oder länger anhaltende Krankheiten.