Benzodiazepine wirken auf den Gamma-Aminobuttersäure-Typ-A-(GABA A )-Rezeptor, um eine hemmende Wirkung auf das ZNS auszuüben. Benzodiazepine imitieren nicht GABA, den wichtigsten hemmenden Neurotransmitter beim Menschen, sondern verstärken stattdessen die GABA-Aktivität. Die Wirkstoffklasse der Benzodiazepine hat angstlösende, muskelentspannende, hypnotische, sedierende und antikonvulsive Eigenschaften. Diese Mittel werden im Allgemeinen nicht für die Langzeitanwendung empfohlen, da Patient*innen eine physiologische und psychische Abhängigkeit entwickeln können. Nebenwirkungen können kognitive Beeinträchtigung, Schläfrigkeit und Atemdepression sein.
Kostenloser
Download
Lernleitfaden
Medizin ➜
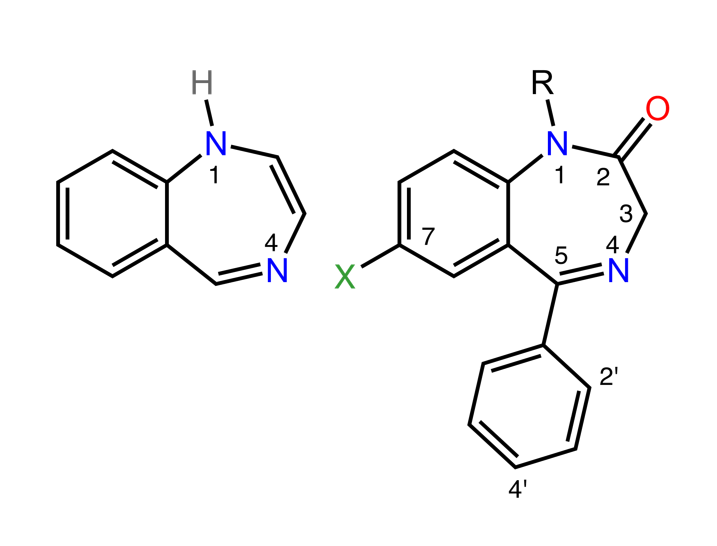
Struktur von Benzodiazepinen:
Das Bild links zeigt den klassischen 1,4-Benzodiazepinring. Das rechte Bild zeigt das am häufigsten vorkommende Benzodiazepine-Ringsystem.
GABA:
GABA-Rezeptoren GABA-Rezeptoren Rezeptoren und Neurotransmitter des ZNS:
Therapeutische Wirkungen von Benzodiazepin:

Dosis-Wirkungs-Kurve von Benzodiazepinen:
Die Dosis-Wirkungs-Kurve für Benzodiazepine ist oben gezeigt. Benzodiazepine üben in niedrigen Dosen anxiolytische Eigenschaften aus und haben einen Deckeneffekt, bei dem steigende Dosen bei anästhetischen Wirkungen ihren Höhepunkt erreichen.
Lipophile Benzodiazepine werden schneller resorbiert.
Die Elimination erfolgt über die Niere (Glucuronide werden mit dem Urin ausgeschieden).
Die folgende Tabelle hebt wichtige Benzodiazepine hervor und geht auf deren Eigenschaften ein. Im Hinblick auf die Pharmakokinetik Pharmakokinetik Pharmakokinetik und Pharmakodynamik ist auf Wirkungseintritt, Verstoffwechselung und Elimination zu achten.
| Arzneimittel | Wirkungseintritt | Wirkungsdauer | Verstoffwechselung | Relevante aktive Metaboliten |
|---|---|---|---|---|
| Alprazolam | Intermediär | Intermediär | CYP3A4 | Nein |
| Chlordiazepoxid | Intermediär | Lang | CYP3A4 | Ja |
| Clonazepam | Intermediär | Intermediär | CYP3A4 | Nein |
| Clorazepat | Schnell | Lang |
|
Ja |
| Diazepam | Schnell | Lang |
|
Ja |
| Flurazepam | Schnell | Lang | CYP3A4 | Ja |
| Lorazepam | Intermediär | Intermediär | Glukuronidierung | Nein |
| Midazolam | Schnell | Kurz | CYP3A4 | Ja |
| Oxazepam | Langsam | Kurz | Glukuronidierung | Nein |
| Temazepam | Langsam | Intermediär | Glukuronidierung | Nein |
| Triazolam | Schnell | Kurz | CYP3A4 | Nein |
Benzodiazepine sind ZNS-Depressiva. Daher sind sie klinisch nützlich für Situationen, in denen ein sedierendes Medikamente benötigt wird. In der folgenden Tabelle werden die einzelnen Wirkstoffe und ihre Indikationen behandelt. Hier sind allgemeine Indikationen für Benzodiazepine:
| Medikament | Applikation | Indikationen |
|---|---|---|
| Alprazolam | Oral |
|
| Chlordiazepoxid | Oral |
|
| Clonazepam | Oral |
|
| Clorazepat | Oral |
|
| Diazepam |
|
|
| Flurazepam | Oral | Schlaflosigkeit Schlaflosigkeit Insomnie/Schlaflosigkeit |
| Lorazepam (Ativan®) |
|
|
| Midazolam (Versed®) |
|
|
| Oxazepam | Oral |
|
| Temazepam (Restoril®) | Oral | Schlaflosigkeit Schlaflosigkeit Insomnie/Schlaflosigkeit |
| Triazolam (Halcion®) | Oral | Schlaflosigkeit Schlaflosigkeit Insomnie/Schlaflosigkeit |
Es gibt einige wichtige Punkte, die bei der Anwendung von Benzodiazepinen beachtet werden sollten:
Diese Medikamente führen selten isoliert zu einer Überdosierung. In Kombination mit anderen Medikamentenklassen wie Alkohol und Opiaten besteht ein viel höheres Toxizitätsrisiko.
Die folgenden therapeutischen Anwendungen von Benzodiazepinen sind: