Das Pankreas, auch Bauchspeicheldrüse genannt, liegt quer im Oberbauch hinter dem Magen Magen Magen und erstreckt sich vom Duodenum Duodenum Dünndarm rechts bis zur Milz Milz Milz links. Die umliegende dünne Bindegewebskapsel zieht in Form von Bindegewebssepten ins Innere des Organs und unterteilt die Drüse in zahlreiche Läppchen. Das Pankreas enthält sowohl exokrines als auch endokrines Gewebe. Die kleinste funktionelle Einheit des exokrinen Pankreas sind sogenannte Acini, die die Enden der Pankreasgänge umgeben. Epithelzellen der Acini und Ausführungsgänge sezernieren Produkte, aus denen sich der Pankreassaft zusammensetzt, der eine wichtige Rolle bei der Verdauung Verdauung Digestion und Resorption spielt. Zwischen den Acini sind inselförmig endokrine Zellen eingebettet, die Glucagon, Insulin Insulin Insulin und Somatostatin sezernieren.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Das Pankreas ist ein längliches Organ, das quer an der hinteren Bauchwand liegt.
Das Pankreas ist ein längliches, blattförmiges Organ, das sich in fünf Segmente unterteilen lässt:

Topografische Anatomie des Pankreas:
Man beachte, dass Leber und Magen hellgrau dargestellt sind und der Darm vollständig entfernt wurde, um eine bessere Sicht auf das dahinterliegende Pankreas zu ermöglichen.
Die exokrinen Drüsen des Pankreas sezernieren ihre Produkte in ein Netzwerk von Kanälen. Diese Gänge münden schließlich in den Ductus pancreaticus.
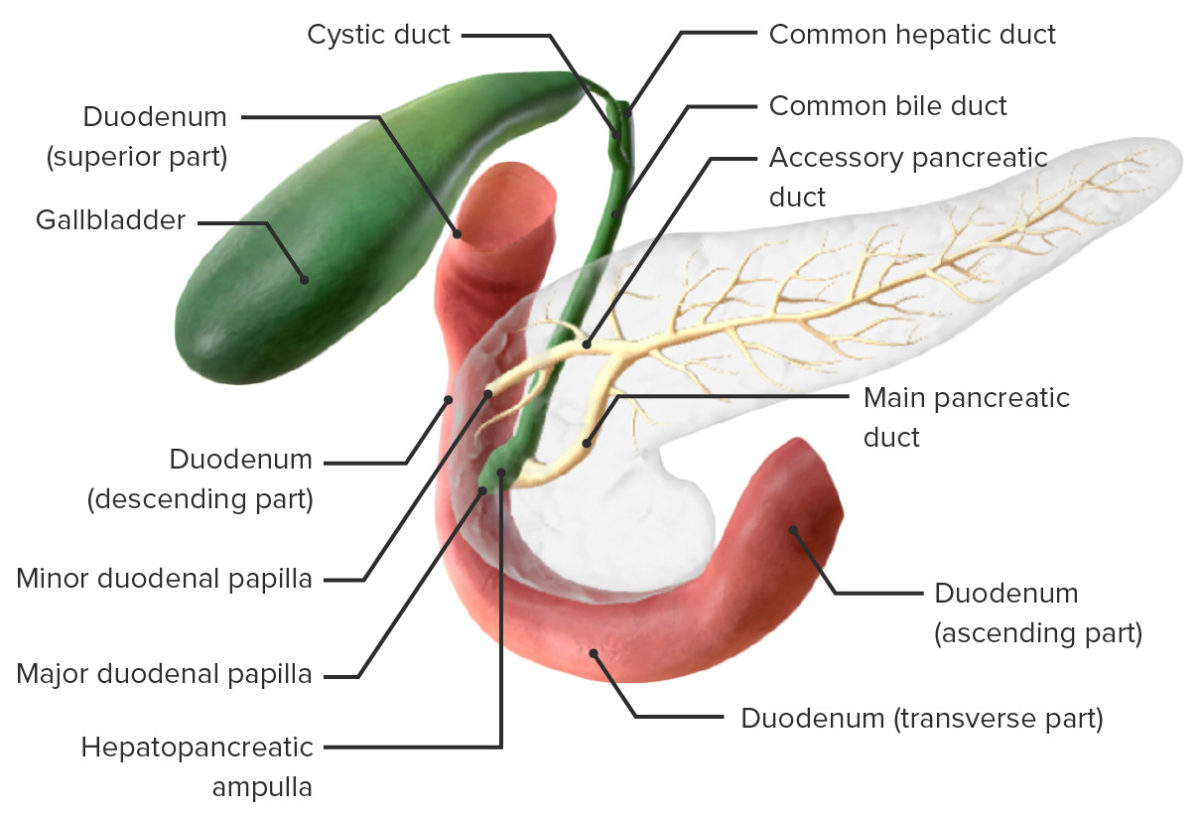
Anatomie der Pankreasgänge
Bild von BioDigital , bearbeitet von Lecturio
Anatomie des Pankreas
Bild : „Blausen 0699 PancreasAnatomy2“ von Blausen. Lizenz: CC BY 3.0Das Pankreas besteht aus zwei verschiedenen funktionellen und histologischen Gewebetypen. Das exokrine Pankreas sezerniert Verdauungsenzyme in das Darmlumen, das endokrine Pankreas sezerniert Hormone Hormone Endokrines System: Überblick in den Blutkreislauf.
Exokrine Drüsen sezernieren ihre Produkte in ein Lumen. Das exokrine Pankreas sezerniert seine Produkte über den Ductus pancreaticus in das Darmlumen. Zusammenfassend werden diese Sekretionsprodukte als Pankreassaft bezeichnet.
Allgemeine Struktur:
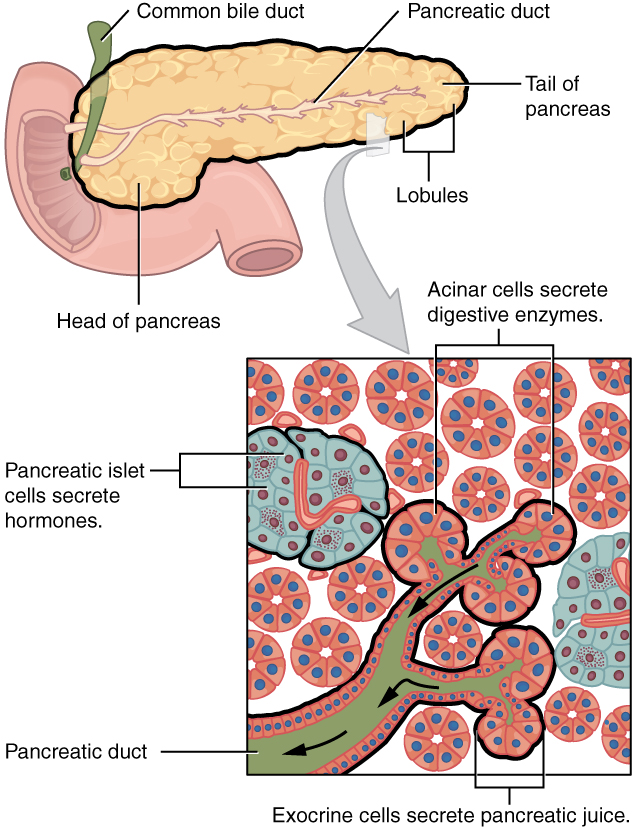
Schematische Darstellung der mikroskopischen Anatomie des Pankreas: Man beachte die Inseln des endokrinen Pankreas zwischen den Acini des exokrinen Pankreas.
Bild : „Diagram depicting the microscopic structure of the pancreas“ von OpenStax College. Lizenz: CC BY 4.0
Elektronenmikroskopische Aufnahme eines Pankreasazinus:
1: Raues endoplasmatisches Retikulum (Proteinsynthese)
2: Golgi-Apparat
3: Zymogen-Granulat
Pankreassaft:
Das exokrine Pankreas sezerniert täglich etwa 1,5 – 2 l Sekret, das sich aus verschiedenen Bestandteilen zusammensetzt:
Endokrine Gewebe sezernieren Hormone Hormone Endokrines System: Überblick direkt in den Blutkreislauf. Das endokrine Pankreasgewebe ist in kreisförmigen Inselorganen (Langerhans´sche Inselzellen) angeordnet:

Teile des Pankreas und ihrer Umgebung
Bild : „The pancreas“ von OpenStax College. Lizenz: CC BY 3.0
Histologische Abbildung einer Langerhans-Insel, die im HE-Präparat an der helleren Färbung erkennbar ist
Bild : „Pancreatic islets, the lighter tissue among the darker, acinar pancreatic tissue, hemalum-eosin stain“ von Polarlys. Lizenz: CC BY 2.5Der venöse Abfluss erfolgt über die Vv. pancreaticae. Diese münden in die:
Das Pankreas wird hauptsächlich vom vegetativen Nervensystem Nervensystem Nervensystem: Aufbau, Funktion und Erkrankungen innerviert. Die Pankreassekretion selbst wird allerdings hauptsächlich durch andere Hormone Hormone Endokrines System: Überblick und chemische Signale (z. B. Glukosespiegel, Sekretin, Cholecystokinin) reguliert.