Die Typ-I-Allergie ist durch eine IgE-vermittelte, überschießende Immunantwort gegenüber spezifischen Antigenen, sogenannten Allergenen, gekennzeichnet. Bei dieser Art von Überempfindlichkeitsreaktion setzt die primäre Antigenpräsentation gegenüber den T-Helferzellen eine immunologische Kaskade in Gang, die zur Produktion von antigenspezifischen IgE-Antikörpern führt. Eine erneute Exposition führt zu Degranulation der IgE-gebundenen Mastzellen Mastzellen Zellen des angeborenen Immunsystems und basophilen Granulozyten, wodurch Mediatoren freigesetzt werden, die verschiedene Allergiesymptome verursachen. Abhängig vom Eintrittsweg des Antigens und Stärke der Reaktion können sich Symptome lokal oder systemisch manifestieren. In schweren Fällen kann eine systemische Reaktion zu einem anaphylaktischen Schock Schock Schock: Überblick führen. Zur Feststellung der allergischen Ätiologie stehen Hauttests sowie In-vitro-Tests zur Verfügung. Primäres Behandlungsziel ist die Vermeidung von Auslösern, um das Risiko einer Exazerbation zu reduzieren. Gängige Behandlungsoptionen sind zudem Antihistaminika Antihistaminika Antihistaminika und Glucocorticoide zur Kontrolle der Entzündungsreaktion. Die Anaphylaxie ist ein medizinischer Notfall, der eine sofortige Sicherung der Atemwege und die Verabreichung von Adrenalin und Flüssigkeit erfordert.
Kostenloser
Download
Lernleitfaden
Medizin ➜

Pathophysiologie der Typ-1-Allergie:
1. Antigen-präsentierende Zellen (APC) erkennen das Allergen und präsentieren es naiven T-Zellen
2. T-Zellen differenzieren zu Th2-Zellen, welche Interleukine freisetzen
3. Interleukine stimulieren B-Zellen zur Produktion von IgE
4. Antigen-spezifisches IgE bindet an Mastzellen und Basophile
5. Eine erneute Exposition gegenüber demselben Antigen führt zur Degranulation und Freisetzung von Mediatoren.
TCR: T-Zell-Rezeptor

Mastzellen und IgE Antikörper sind an der Entstehung von Allergien beteiligt. Wie andere Antikörper ist jeder IgE-Antikörper spezifisch; es wirkt dementsprechend ein anderer gegen Eichenpollen als gegen Ambrosia.
Bild von Lecturio.| Typ I | Typ II | Typ III | Typ IV |
|---|---|---|---|
| IgE-vermittelte Allergische Reaktion | IgG-vermittelte zytotoxische Allergische Reaktion | Immunkomplex-vermittelte Allergische Reaktion | Zellvermittelte Allergische Reaktion |
| IgE wird über sein Fc Fragment an Mastzellen Mastzellen Zellen des angeborenen Immunsystems gebunden. Wenn ein Allergen an diese Antikörper bindet, induziert die Vernetzung von IgE eine Degranulation. | Zellen werden durch gebundene Antikörper zerstört, entweder durch Komplementaktivierung oder durch NK-Zellen mit Fc-Rezeptor für den Antikörper (antikörperabhängige zellvermittelte Zytotoxizität). | Antigen-Antikörper-Komplexe werden in Geweben abgelagert und bewirken eine Komplementaktivierung, die Neutrophile Neutrophile Zellen des angeborenen Immunsystems anlockt. | Th1-Zellen sezernieren Zytokine, die Makrophagen Makrophagen Zellen des angeborenen Immunsystems und zytotoxische T-Zellen T-Zellen T-Zellen aktivieren und eine Akkumulation von Makrophagen Makrophagen Zellen des angeborenen Immunsystems verursachen können. |
| Verursacht lokalisierte und systemische Anaphylaxie; Saisonale Allergien einschließlich Heuschnupfen; Nahrungsmittelallergien, z.B. gegen Schalentiere und Erdnüsse; Nesselsucht Nesselsucht Urtikaria (Nesselsucht); und Ekzeme. | Rote Blutkörperchen werden durch Komplement und Antikörper zerstört, z.B. bei fehlerhafter Transfusion oder während einer Erythroblastosis fetalis. | Zu den häufigsten Formen der Immunkomplex vermittelten Erkrankungen gehören Glomerulonephritis Glomerulonephritis Membranoproliferative Glomerulonephritis, rheumatoide Arthritis Rheumatoide Arthritis Rheumatoide Arthritis und systemischer Lupus erythematodes Systemischer Lupus erythematodes Systemischer Lupus erythematodes. | Die häufigsten Formen sind Kontaktdermatitis, Tuberkulinreaktion, Diabetes Diabetes Diabetes Mellitus mellitus Typ I, Multiple Sklerose Multiple Sklerose Multiple Sklerose und rheumatoide Arthritis Rheumatoide Arthritis Rheumatoide Arthritis. |

Typ-1-Überempfindlichkeit
Bild: „Figure 1“ von Phil Schatz. Lizenz: CC BY 4.0, bearbeitet von Lecturio.
Typ-2-Überempfindlichkeit
Bild: „Figure 1“ von Phil Schatz. Lizenz: CC BY 4.0, bearbeitet von Lecturio.
Typ-2-Überempfindlichkeit
Bild: „Figure 1“ von Phil Schatz. Lizenz: CC BY 4.0, bearbeitet von Lecturio.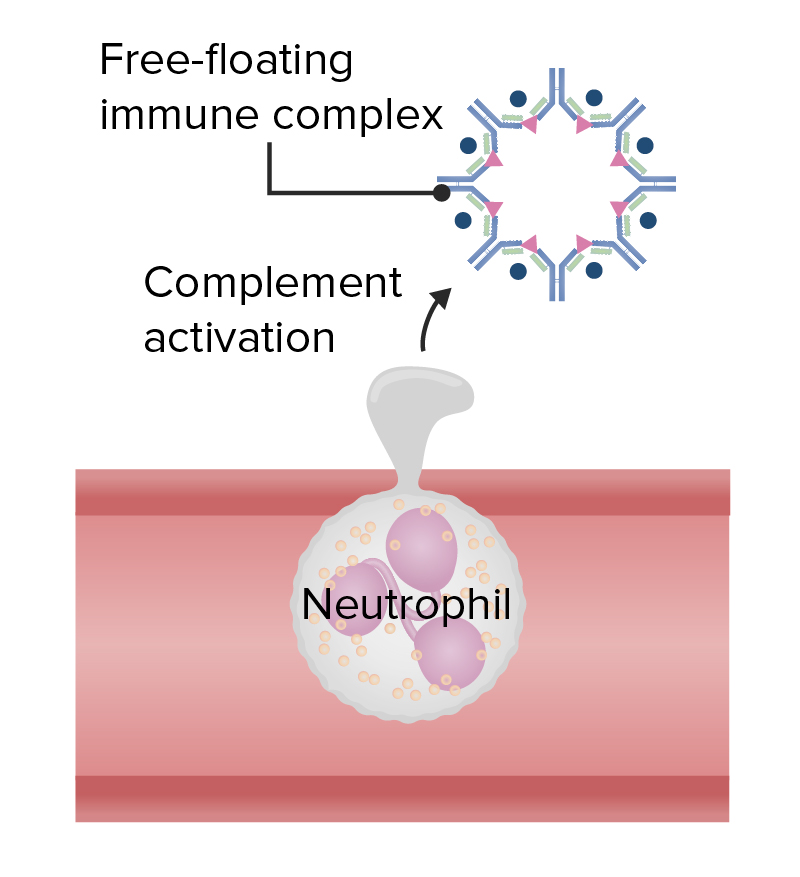
Typ 3 Überempfindlichkeit
Bild: „Figure 1“ von Phil Schatz. Lizenz: CC BY 4.0, bearbeitet von Lecturio.
Typ-4-Überempfindlichkeit
Bild: „Figure 1“ von Phil Schatz. Lizenz: CC BY 4.0, bearbeitet von Lecturio.| Anaphylaktische Symptome | Wirkungen von Histamin |
|---|---|
| Rhinitis Rhinitis Rhinitis, Konjunktivitis Konjunktivitis Konjunktivitis | Periphere Vasodilatation, erhöhte Gefäßpermeabilität, vermehrte Schleimsekretion |
| Erythem | Blutansammlung im Kapillarbett durch Vasodilatation |
| Lungenödem Lungenödem Atemwegsobstruktion, Angioödem Angioödem Angioödem, Hypotonie Hypotonie Hypotonie | Flüssigkeitsverschiebung in das Stroma durch erhöhte Gefäßpermeabilität, Vasodilatation |
| Pruritus, Urtikaria Urtikaria Urtikaria (Nesselsucht) oder Nesselsucht Nesselsucht Urtikaria (Nesselsucht) | Flüssigkeitsaustritt in die Dermis Dermis Haut: Aufbau und Funktion; Reizung der sensorischen Hautnerven (Juckreiz) |
| Bronchospasmus, Bronchokonstriktion | Kontraktion der glatten Bronchialmuskulatur, vermehrte Schleimsekretion |