Das Mallory-Weiss-Syndrom (MWS) ist durch das Vorhandensein von longitudinalen Schleimhauteinrissen in der distalen Speiseröhre Speiseröhre Ösophagus (Speiseröhre) und im proximalen Magen Magen Magen gekennzeichnet, die in der Regel auf einen plötzlichen Anstieg des intraluminalen Ösophagusdrucks zurückzuführen sind. Ursachen sind heftiges oder wiederkehrendes Würgen, Erbrechen Erbrechen Erbrechen im Kindesalter, Husten unter starker Anstrengung. Hämatemesis tritt infolge von Blutungen aus submukösen Blutgefäßen auf, die in 80–90 % der Fälle selbstlimitierend sind. Die Behandlung umfasst eine Magensäuresuppression durch Protonenpumpenhemmer Protonenpumpenhemmer Antazida (Magensäure-neutralisierende Medikamente) sowie endoskopische Eingriffe und Angiotherapie bei akut blutenden Läsionen. Bluttransfusionen und Operationen sind in der Regel nicht erforderlich.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Risikofaktoren
Die Diagnose wird mittels einer Ösophagusgastroduodenoskopie (ÖGD) gestellt. Es zeigt sich ein Längsriss am gastroösophagealen Übergang (normalerweise einzeln), der auf die Mukosa und Submukosa begrenzt ist.

Endoskopisches Bild einer Mallory-Weiss-Läsion
Bild: „Mallory Weiss Tear“ von Samir. Lizenz: CC BY-SA 3.0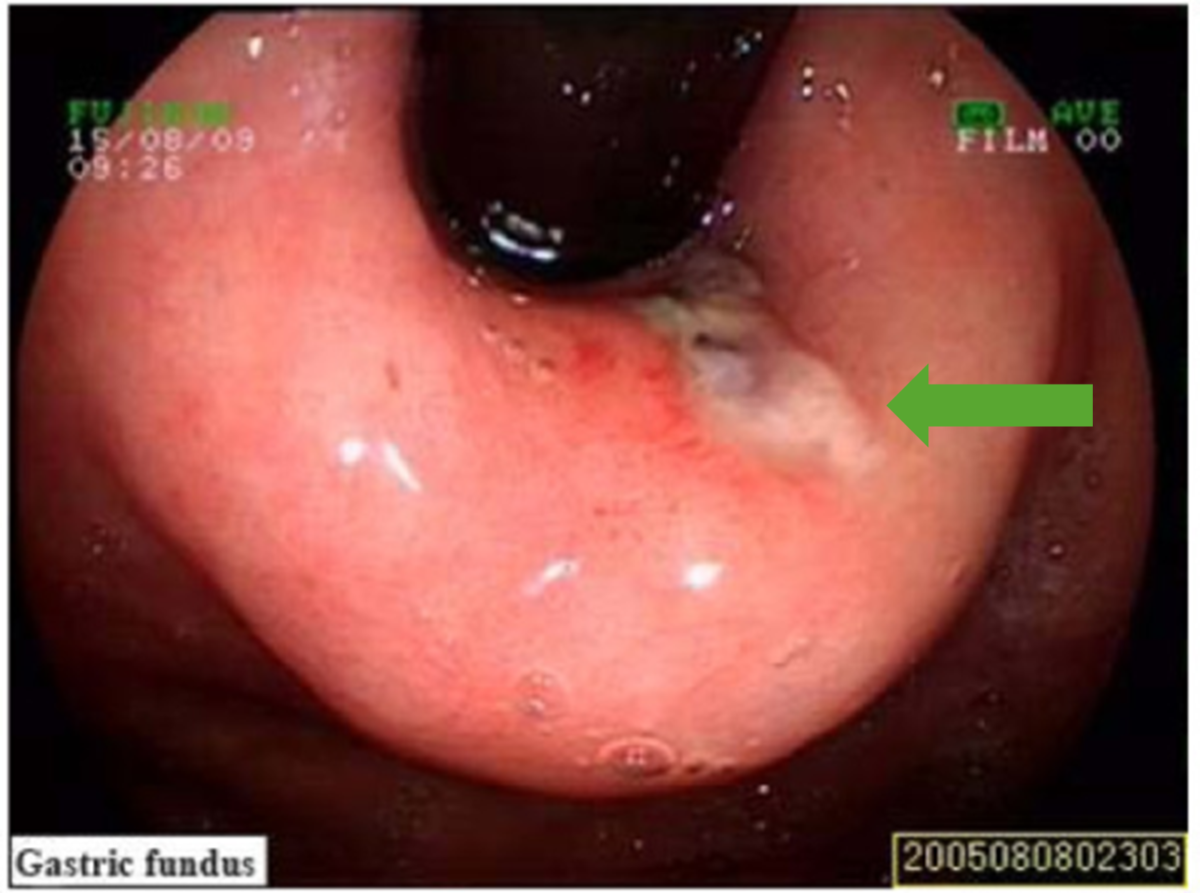
Mallory-Weiss-Läsion (grüner Pfeil) bei der Ösophagogastroduodenoskopie (ÖGD)
Bild: „Mallory-Weiss syndrome“ von Zhao Y, Wang L, Si J. Lizenz: CC BY 3.0, bearbeitet von Lecturio.