Für eine periphere Nervenläsion in der zervikothorakalen Region gibt es viele Ätiologien, welche unter anderem Traumata, Kompression, Dehnung oder Zug durch sich wiederholende Bewegungen umfassen. Die Verletzungen betreffen häufig den N. phrenicus, den N. suprascapularis, den N. dorsalis scapulae, den N. thoracicus longus oder den N. thoracodorsalis, welche entweder dem Plexus cervicalis oder dem Plexus brachialis Plexus brachialis Axilla und Plexus brachialis entspringen. Die Klinik hängt von der motorischen und sensorischen Innervation der betroffenen Nerven ab. Für die Diagnostik reicht meist der klinische Befund, die Diagnose kann aber auch durch bildgebende oder neurophysiologische Verfahren bestätigt werden. Abhängig von der spezifischen Verletzung kann die Behandlung entweder chirurgisch oder konservativ erfolgen (Physiotherapie und Vermeidung von bestimmten Bewegungsabläufen).
Kostenloser
Download
Lernleitfaden
Medizin ➜
Entlang des gesamten Rückenmarks, beginnend auf Höhe C1, treten Nervenwurzeln aus dem Rückenmark Rückenmark Rückenmark aus.
Die Rami anteriores der Nervenwurzeln C1 bis C4 des Rückenmarks verschmelzen zum Plexus cervicalis. Sie besitzen sowohl motorische als auch sensible Anteile.
Sensible Äste des Plexus cervicalis: Innervation der Haut Haut Haut: Aufbau und Funktion und Übertragung von sensorischen Informationen
Motorische Äste des Plexus cervicalis: Innervation der Muskeln der Schultern und des Nackens

Plexus cervicalis:
Bildung des Plexus aus den Nervenwurzeln von C1 bis C4 in der Nähe des Rückenmarks
Der Plexus brachialis Plexus brachialis Axilla und Plexus brachialis ist ein Nervengeflecht, aus dem alle motorischen und sensorischen Nerven der oberen Extremität hervorgehen. Dieser wird von den Nervenwurzeln der Segmente C5 bis Th1 gebildet. Im Verlauf wird der Plexus brachialis Plexus brachialis Axilla und Plexus brachialis in verschiedene Abschnitte eingeteilt:

Schema des Plexus brachialis und seiner Abschnitte und peripheren Nerven
Bild von Lecturio.Der N. phrenicus entspringt aus den vorderen Ästen der Nervenwurzeln C3, C4 und C5 und versorgt das Zwerchfell Zwerchfell Zwerchfell (Diaphragma) motorisch.
Die klinischen Merkmale variieren und hängen vom Ausmaß der Verletzung (unilateral oder bilateral) ab:

Unilaterale Zwerchfellparese mit erhöhtem Hemidiaphragma
Bild: „Chest X-Ray on admission” von Department of medicine (ward 45), the National hospital of Sri Lanka, Regent Street, Colombo 00800, Sri Lanka. Lizenz: CC BY 2.0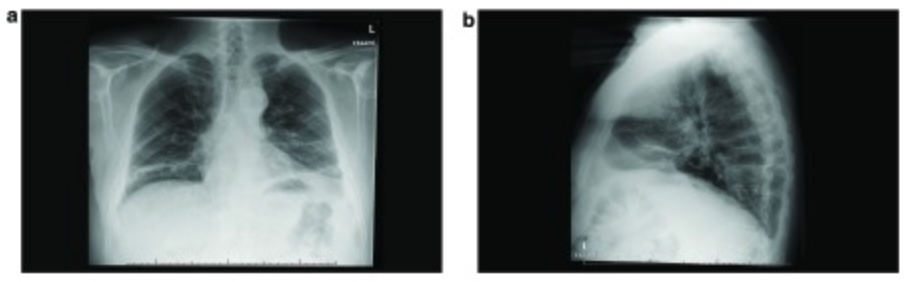
Röntgenbild mit bilateraler Zwerchfellparese
Bild: „(a) Frontal chest radiograph during initial presentation. (b) Lateral chest radiograph during initial presentation” von Department of Respiratory Medicine, Maastricht University, Medical Centre, Maastricht, 6200 MD, Netherlands Lizenz: CC BY 4.0Der N. suprascapularis entspringt dem Plexus brachialis Plexus brachialis Axilla und Plexus brachialis (C5, C6):
Die Verletzung tritt am häufigsten an der Incisura scapulae oder dem Lig. transversum scapulae superius auf.

Der Verlauf des N. suprascapularis:
Der N. suprascapularis wird am häufigsten an der Incisura scapulae oder dem Ligamentum transversum scapulae superius verletzt.
Der N. dorsalis scapulae entspringt aus dem Ramus anterior der Nervenwurzeln C4 und C5.
Die Läsion des N. dorsalis scapulae wird durch eine Nervenkompression Nervenkompression Armplexusparese verursacht.

Scapula alata:
Ein geflügeltes Schulterblatt kann aus einer Läsion des N. dorsalis scapulae resultieren.
Eine konservative Therapie wird bevorzugt. Die Operation ist Personen mit schweren Verletzungen vorbehalten, die bei einer konservativen Therapie refraktär sind.
Der N. thoracicus longus ist ein rein motorischer Nerv, der entlang des M. serratus anterior nach kaudal verläuft:
Die Klinik ist im Allgemeinen gering ausgeprägt. In schwereren Fällen können klassische Befunde und Symptome vorliegen:

Musculus latissimus dorsi
Bild von BioDigital, bearbeitet von Lecturio