Vitiligo ist die häufigste depigmentierende Erkrankung und wird durch die Zerstörung von Melanozyten verursacht. Die Ätiologie ist unbekannt; genetische und autoimmune Faktoren können jedoch eine Rolle spielen. Die Patient*innen stellen sich mit hypo- oder depigmentierten Maculae vor, die häufig im Gesicht, an den Händen, Knien und/oder Genitalien auftreten. Die Diagnose wird klinisch gestellt. Die Behandlung hängt vom Schweregrad ab und kann Sonnenschutz, topische oder orale Steroide, topische Calcineurin-Inhibitoren, Immunsuppressiva Immunsuppressiva Immunsuppressiva und Phototherapie umfassen.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Vitiligo ist eine fortschreitende Hauterkrankung, bei der Melanozyten zerstört werden, was zum Verlust der Hautpigmentierung führt.
Die Ursache von Vitiligo ist unbekannt, es wird jedoch eine multifaktorielle Genese angenommen.
Vitiligo führt zu hypopigmentierten oder depigmentierten Bereichen.

Große Hypopigmentierungsflecken bei einer Person mit Vitiligo
Bild : “Split thickness skin grafting in patients with stable vitiligo” von Sameem F, Sultan SJ, Ahmad QM. Lizenz: CC BY 2.0
Depigmentierung bei eine Person mit Vitiligo
Bild : “Vitiligo and the melanocyte reservoir” von Falabella R. Lizenz: CC BY 2.0Die Diagnose ist in der Regel klinisch. Bei unklarer Diagnose können jedoch folgende Untersuchungen durchgeführt werden:
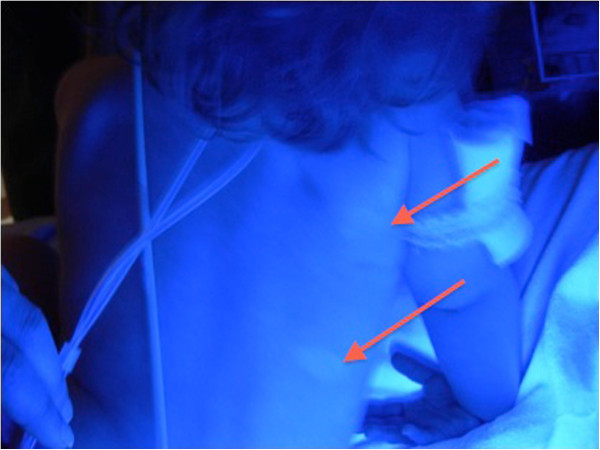
Die Verwendung einer Wood-Lampe zeigt bei Patient*innen mit Vitiligo akzentuierte Bereiche depigmentierter Haut (rote Pfeile).
Bild : “A child with autoimmune polyendocrinopathy candidiasis and ectodermal dysplasia treated with immunosuppression: a case report” von O’Gorman CS et al. License: CC BY 2.0Derzeit ist keine Heilung verfügbar. Die Therapie zielt im Allgemeinen darauf ab, das Fortschreiten der Krankheit zu verlangsamen und kosmetische Probleme anzugehen.